Организация финансирования системы обязательного медицинского страхования. Финансирование системы обязательного медицинского страхования
Порядок финансирования расходов ЛПУ на оказание стационарной и поликлинической помощи населению в объеме территориальной программы ОМС на год утверждается территориальным фондом обязательного медицинского страхования. (Приложение 4).
В соответствии с ним оплата медицинских услуг производится за законченный случай госпитализации на основании реестров и сводного отчета, и может осуществляться в трех вариантах:
1. по тарифу, дифференцированному в соответствии с медико-экономическим стандартом (МЭС) или его части;
2. по стоимости одного койко-дня, согласно нормативов на приобретение медикаментов, расходных материалов и питание по отделениям ЛПУ - при отсутствии МЭС - по отдельным нозологиям;
3. по стоимости одного койко-дня на приобретение медикаментов и расходных материалов по отделениям ЛПУ до расчета тарифов МЭС.
Финансирование поликлинической и стационарной помощи ставится в зависимость от объема и уровня качества оказываемой помощи. Статьи расходов, включаемые в тариф на медицинские услуги, определяются тарифным соглашением по оплате медицинских услуг в системе обязательного медицинского страхования. Тарифное соглашение - межведомственный документ, в разработке и утверждении которого участвуют Правительство УР, Министерство здравоохранения УР, Министерство финансов УР, Министерство экономики УР, Комитет цен при СМ УР, территориальный фонд обязательного медицинского страхования УР, а также представители страховых компаний и ассоциации врачей УР. В соответствии с этим документом средства территориального страхового фонда ЛПУ может расходовать только на питание больных, медикаменты и мягкий инвентарь, а так же на зарплату и начисления.
При использовании финансовых средств ОМС ЛПУ обязаны возместить расходы по статье “Медикаменты и перевязочные средства”. Оставшиеся финансовые средства используются по другим вышеперечисленным статьям расходов, определенных тарифным соглашением.
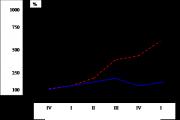
Решением согласительной комиссии по тарифам на медицинские услуги в системе ОМС утверждаются и индексируются нормативы расходов на питание, приобретение медикаментов и расходных материалов по отделениям ЛПУ в расчете на один койко-день. Так, например, приказом УТФОМС №46 от 19.03.96 г. были утверждены нормативы расходов на питание в расчете на 1 койко-день в различных ЛПУ и отделениях от 1407 руб. (в отделениях для новорожденных) до 39061 руб. (в отделениях - ожоговом, нейрохирургическом, гематологическом). На приобретение медикаментов и расходных материалов нормативы колебались от 6646 руб. в терапевтических, до 33205 руб. в хирургических гнойных отделениях.
Финансирование средств ОМС не предусматривается на:
1. оплату лечения социально-значимых заболеваний;
2. оплату заболеваний, вызываемых ВИЧ-инфекцией;
3. оплату лечения военнослужащих;
4. медицинскую, помощь, отнесенную к дорогостоящим видам (по соответствующему перечню МЗ РФ от 04.03.95 г.
Плановая медицинская помощь гражданам РФ, застрахованным за пределами РФ, оплачивается при наличии направления от органов управления здравоохранением территории проживания и гарантийного письма территориального фонда ОМС на оплату медицинских услуг.
Финансирование медицинского страхования
Система ОМС очень многолика, многофакторная и сложна, так как ее инфраструктура вбирает огромный спектр политических, социальных и экономических проблем, и каждая их этих моделей может иметь несколько типов реализации, зависящих от вариантов финансового взаимодействия подсистем, входящих в систему ОМС, наличие связей различного характера между ними, влияние подсистем на обеспечение государственной политики в деле внедрения ОМС. Базисом каждой системы ОМС является порядок движения финансовых средств от страхователя в медицинские учреждения на возмещение затрат последних за оказанную медицинскую помощь при наступлении страхового события.
Необходимость внедрения медицинского страхования в России в период перехода к рыночной экономике во многом была предопределена поиском новых источников финансирования здравоохранения.
По сравнению с существующей в России государственной системой здравоохранения, финансируемой из бюджета, к тому же по остаточному принципу, система медицинского страхования позволяет использовать дополнительные источники финансирования здравоохранения с целью создания наиболее благоприятных условий для полной реализации прав граждан на получение квалифицированной медицинской помощи.
В связи с внедрением принципов медицинского страхования в стране была практически пересмотрена система финансирования как отрасли в целом, так и отдельных медицинских учреждений.
Основными источниками лечебно-профилактических и оздоровительно-реабилитационных услуг являются бюджетные средства и страховые фонды, формируемые за счет взносов физических и юридических лиц. Госбюджет выполняет защитную функцию по отношению к социально незащищенным группам населения (пенсионеры, инвалиды, дети) и работникам сферы образования, культуры, здравоохранения, управления. Взносы в страховые фонды работающей части граждан вносятся через предприятия (учреждения, организации). Эти расходы включаются в себестоимость продукции предприятия (работ или услуг).
В соответствии со ст. 10 Закона РФ "О медицинском страховании" источниками финансовых ресурсов системы здравоохранения являются:
· средства республиканского бюджета (Российской Федерации), бюджетов республик в составе РФ и местных бюджетов;
· средства государственных и общественных организаций (объединений), предприятий и других хозяйствующих субъектов;
личные средства граждан;
· безвозмездные и (или) благотворительные взносы и пожертвования;
· доходы от ценных бумаг;
· кредиты банков и других кредиторов;
· иные источники, не запрещенные законодательством.
Из этих источников формируются:
финансовые средства государственной, муниципальной систем здравоохранения;
финансовые средства государственной системы обязательного медицинского страхования.
Финансовые средства государственной системы ОМС предназначены для реализации государственной политики в области обязательного медицинского страхования и формируются за счет отчислений страхователей на обязательное медицинское страхование. В большинстве зарубежных стран с развитой системой обязательного медицинского страхования существует три основных источника финансирования обязательного медицинского страхования:
· отчисления из бюджета;
· средства предпринимателей;
· личные средства граждан.
В России финансовые средства системы ОМС формируются из двух источников:
· платежи из бюджета;
· отчисления предприятий, организаций и других юридических лиц в фонд обязательного медицинского страхования в настоящее время в размере 3,6% от начисленной заработной платы.
Средства поступают через банки в фонды обязательного медицинского страхования от страхователей, которые обязаны в этих фондах зарегистрироваться в качестве плательщиков страховых взносов. Финансовые средства фондов ОМС находятся в государственной собственности, не входят в состав бюджетов других фондов и изъятию на другие цели не подлежат.
Добровольное медицинское страхование предназначено для финансирования медицинской помощи сверх социального гарантированного объема, определяемого обязательными страховыми программами. Финансовые средства системы добровольного медицинского страхования формируются за счет платежей страхователей, которыми при коллективном страховании выступают предприятия, а при индивидуальном - граждане. Страховые медицинские компании по устанавливаемым тарифам оплачивают медицинские услуги, оказываемые медицинскими учреждениями в рамках программ добровольного медицинского страхования. В соответствии с условиями договора часть неизрасходованных средств может быть возвращена страхователю (гражданину).
Правовыми основами охраны здоровья в России, прежде всего, является основной закон государства - Конституция Российской Федерации.
В соответствии со статьей 41 Конституции РФ каждый имеет право на охрану здоровья и медицинскую помощь. Медицинская помощь в государственных и муниципальных учреждениях здравоохранения оказывается гражданам бесплатно за счет средств соответствующего бюджета, страховых взносов, других поступлений. В Российской Федерации финансируются федеральные программы охраны и укрепления здоровья населения, принимаются меры по развитию государственной, муниципальной, частной систем здравоохранения.
Декларация прав и свобод человека и гражданина, принятая Верховным Советом Российской Федерации в 1991 году, провозгласила, что каждый имеет право на квалифицированную медицинскую помощь в государственной системе здравоохранения. Государство принимает меры, направленные на развитие всех форм оказания медицинских услуг, включая бесплатное и платное медицинское обслуживание, а также медицинское страхование, поощряет деятельность, способствующую экологическому благополучию, укреплению здоровья каждого, развитию физической культуры и спорта (ст. 25).
Значительным событием в правовом регулировании вопросов здоровья населения России и защиты прав граждан в области здравоохранения стало принятие Верховным Советом Российской Федерации в 1993 году Основ законодательства Российской Федерации об охране здоровья граждан.
Установленные Основами законодательства об охране здоровья граждан нормы, касающиеся прав пациентов, полностью корреспондируются с правами граждан, изложенными в Законе Российской Федерации "О медицинском страховании граждан в Российской Федерации", принятом Верховным Советом РФ в 1991 году, с изменениями и дополнениями в редакции от 2 апреля 1993 года №4741-1.
Закон предусматривает два равноправных участника (страховщика и лечебно-профилактическое учреждение) договора на предоставление гражданам лечебно-профилактической помощи по обязательному медицинскому страхованию. Если нарушение прав граждан трактуется как нарушение договорных обязательств, то за этим следуют санкции в соответствии с разделом договора "Ответственность сторон", предусматривающие штрафы, а не дисциплинарные взыскания, на которые в лучшем случае мог рассчитывать пациент при государственно-административной системе организации здравоохранения.
Основной документ в системе ОМС - страховой полис обязательного медицинского страхования граждан, который является юридическим оформлением прав пациента и обязательством системы обязательного медицинского страхования по оказанию медицинской помощи.
Страховой полис обязательного медицинского страхования персонализирует право пациента на получение медицинской помощи надлежащего качества и объема, установленных Базовой программой обязательного медицинского страхования на всей территории Российской Федерации независимо от уровня дохода, социального положения и места проживания.
Вывод по главе:
Во всех экономически развитых странах проблеме финансирования здравоохранения уделяется самое пристальное внимание. Это объясняется тем, что, во-первых, в шкале ценностей здоровье рассматривается как самое главное благо; во-вторых, растут сами затраты на здравоохранение, т.к. с появлением новых болезней и поиском методов лечения возрастает объем научно-исследовательской работы и профилактических мероприятий; в третьих, прогресс медицинской науки невозможен без затрат на оборудование, дорогостоящую диагностику, подготовку кадров. Можно сказать, что уровень развития медицины и качество предоставляемых ею услуг во многом определяются теми средствами, которые выделяются на ее нужды.
В нашей стране в течение многих десятилетий господствовал принцип остаточного финансирования здравоохранения, да и качество оказываемых услуг часто не зависело от финансирования. Принятие Закона РФ " О медицинском страховании граждан РФ" означало отказ от остаточного принципа финансирования здравоохранения и формирования финансовых ресурсов для развития этой отрасли на стадии распределения стоимости продукта и включения затрат на здравоохранение в себестоимость продукции.
Внедрение системы ОМС расширяет права граждан на выбор лечебных учреждений и врача, позволяет более эффективно использовать средства здравоохранения. Законом определено, что обязательное медицинское страхование является формой социальной защиты интересов населения, обеспечивающей всем гражданам России равные возможности в получении медицинской и лекарственной помощи, предоставляемой за счет средств, в объемах и на условиях соответствующих программ ОМС.
Основной целью ОМС является сбор и капитализация страховых взносов и предоставление за счет собранных средств медицинской помощи всем категориям граждан на законодательно установленных условиях и в гарантированных размерах.
Источниками финансовых ресурсов системы здравоохранения являются:
1. Средства бюджетов.
2. Страховые взносы работодателей (3,6% от фонда заработной платы, начисленного по всем основаниям: из них 0,2% - в ФФОМС, 3,4% - в ТФОМС).
3. Безвозмездные и благотворительные взносы и пожертвования.
4. Доходы от ценных бумаг.
5. Иные источники, незапрещенные законодательством.
Средства направляются на:
- Финансирование мероприятий по разработке и реализации целевых программ в рамках ОМС.
- Обеспечение профессиональной подготовки кадров.
- Финансирование научных исследований.
- Развитие материально-технической базы, учреждений, здравоохранения.
- Субсидирование конкретных территорий с целью выравнивания условий оказания медицинской помощи населению по ОМС.
- Оплата особо дорогостоящих видов медицинской помощи.
- Финансирование медицинских учреждений, оказывающих помощь при социально значимых заболеваниях (туберкулез, СПИД).
- Оказание медицинской помощи при массовых заболеваниях в зонах стихийных бедствий, катастроф и других целей в области охраны здоровья населения.
Средства Фондов здравоохранения, не использованные в истекшем году, изъятию не подлежат и при утверждении ассигнований из бюджета на следующий год не учитываются.
Устойчивые остатки Фонда здравоохранения могут использоваться на коммерческих началах для развития системы здравоохранения.
В соответствии с ФЗ «О медицинском страховании» существует 3 группы субъектов управления организацией и финансированием ОМС.
Первым уровнем страхования в системе ОМС является ФФОМС который осуществляет общее нормативное и организационное руководство системой ОМС. Фонд сам не осуществляет страховые операции и в целом не финансирует систему ОМС граждан. Основной финансовой функцией Фонда является предоставление субвенций ТФОМС для выравнивания условия обеспечения медицинскими услугами население различных по экономическому развитию регионов. Кроме того, за счет его средств осуществляются различные целевые программы, оказывается медицинская помощь при чрезвычайных ситуациях, возникающих в связи с катастрофами, стихийными бедствиями, военными действиями.
Организационной управление системой ОМС Фонд осуществляет за счет разработки нормативных документов по ведению медицинского страхования в регионах, подготовке типовых или примерных правил страхования населения, участие в создании ТФОМС.
Второй уровень организации ОМС представлен ТФОМС и их филиалами. Этот уровень законодательно является основным в системе, поскольку осуществляет аккумуляцию и распределение финансовых ресурсов ОМС, который формируется в основном за счет 2-х источников:
- Части страховых взносов, уплачиваемых работодателями на ОМС работающего населения (3,4%) в рамках Единого социального налога.
- Средств, предусмотренных бюджетов субъектов РФ на ОМС неработающего населения (размер платежей устанавливается органами исполнительной власти субъектов РФ).
Главной задачей ТФОМС является обеспечение реализации ОМС на территории субъекта РФ на принципах всеобщности и социальной справедливости.
На ТФОМС возложена основная работа по обеспечению финансовой сбалансированности и устойчивости системы ОМС.
В связи с велением в действие Единого социального налога ТФОМС страховые взносы не собирает, контроль за их уплатой не осуществляет, эти функции возложены на налоговые органы.
Территориальные программы ОМС утверждают органы исполнительной власти субъектов РФ, а ТФОМС только участвует в их разработке.
Третий уровень в осуществлении ОМС представляют страховые медицинские организации. При отсутствии на данной территории страховых медицинских организаций ТФОМС разрешено осуществлять ОМС, то есть аккумулировать страховые взносы и вести расчеты с медицинскими учреждениями.
Основной функцией страховой медицинской организации является оплата страховых случаев. Свою деятельность страховые медицинские организации строят на договорной основе, заключая три группы договоров:
1. Договоры страхования с работодателями и местной администрацией, обязанными платить страховые взносы в ТФОМС. По таким договорам определяется список и половозрастной состав застрахованного страховыми медицинскими организациями контингента населения.
2. Договоры с ФФОМС на финансирование ОМС населения в соответствии с количеством и категориями застрахованных. ТФОМС не вправе отказать страховой компании в финансировании ОМС если у нее имеются страховые договоры, заключенные со страхователями, уплатившими взносы в данный ТФОМС. Финансирование осуществляется по дифференцированному подушевому нормативу, который отражает стоимость территориальной программы ОМС на одного жителя и половозрастную структуру застрахованного контингента.
3. Договоры с медицинскими учреждениями на оплату услуг, предоставленных застрахованным данной страховой медицинской организацией гражданам. Порядок оплаты медицинских услуг фиксируется в Федеральной программе ОМС.
Необходимость внедрения медицинского страхования в России в период перехода к рыночной экономике во многом была предопределена поиском новых источников финансирования здравоохранения.
По сравнению с существующей в России государственной системой здравоохранения, финансируемой из бюджета, к тому же по остаточному принципу, система медицинского страхования позволяет использовать дополнительные источники финансирования здравоохранения с целью создания наиболее благоприятных условий для полной реализации прав граждан на получение квалифицированной медицинской помощи.
В связи с внедрением принципов медицинского страхования в стране была практически пересмотрена система финансирования как отрасли в целом, так и отдельных медицинских учреждений.
Основными источниками лечебно-профилактических и оздоровительно-реабилитационных услуг являются бюджетные средства и страховые фонды, формируемые за счет взносов физических и юридических лиц. Госбюджет выполняет защитную функцию по отношению к социально незащищенным группам населения (пенсионеры, инвалиды, дети) и работникам сферы образования, культуры, здравоохранения, управления. Взносы в страховые фонды работающей части граждан вносятся через предприятия (учреждения, организации). Эти расходы включаются в себестоимость продукции предприятия (работ или услуг).
Таким образом, страховые фонды играют роль посредника между лечебно-профилактическим учреждением (ЛПУ) и населением. Однако максимальный эффект функционирования страховой медицины может быть достигнут лишь тогда, когда потребитель пользуется свободой выбора как ЛПУ и врача, так и тех посредников, которые гарантируют пациенту (страхователю) защиту его интересов. В противном случае монополия посредника порождает корпоративные интересы, противоположные интересам конечного потребителя.
В соответствии со ст.10 Закона РФ «О медицинском страховании» источниками финансовых ресурсов системы здравоохранения являются:
- средства республиканского бюджета (Российской Федерации), бюджетов республик в составе РФ и местных бюджетов;
- средства государственных и общественных организаций (объединений), предприятий и других хозяйствующих субъектов;
- личные средства граждан;
- безвозмездные и (или) благотворительные взносы и пожертвования;
- доходы от ценных бумаг;
- кредиты банков и других кредиторов;
- иные источники, не запрещенные законодательством.
Из этих источников формируются:
- финансовые средства государственной, муниципальной систем здравоохранения;
- финансовые средства государственной системы обязательного медицинского страхования.
Финансовые средства государственной системы обязательного медицинского страхования предназначены для реализации государственной политики в области обязательного медицинского страхования и формируются за счет отчислений страхователей на обязательное медицинское страхование. В большинстве зарубежных стран с развитой системой обязательного медицинского страхования существует три основных источника финансирования обязательного медицинского страхования:
- отчисления из бюджета;
- средства предпринимателей;
- личные средства граждан.
В России финансовые средства системы обязательного медицинского страхования формируются из двух источников:
- платежи из бюджета;
- отчисления предприятий, организаций и других юридических лиц в фонд обязательного медицинского страхования.
Средства поступают через банки в фонды обязательного медицинского страхования от страхователей, которые обязаны в этих фондах зарегистрироваться в качестве плательщиков страховых взносов. Финансовые средства фондов обязательного медицинского страхования находятся в государственной собственности, не входят в состав бюджетов других фондов и изъятию на другие цели не подлежат.
Добровольное медицинское страхование предназначено для финансирования медицинской помощи сверх социального гарантированного объема, определяемого обязательными страховыми программами. Финансовые средства системы добровольного медицинского страхования формируются за счет платежей страхователей, которыми при коллективном страховании выступают предприятия, а при индивидуальном – граждане. Страховые медицинские компании по устанавливаемым тарифам оплачивают медицинские услуги, оказываемые медицинскими учреждениями в рамках программ добровольного медицинского страхования. В соответствии с условиями договора часть неизрасходованных средств может быть возвращена страхователю (гражданину).
Концентрация всех финансовых ресурсов в одних руках – территориальном ведомстве (региональной больнице) или местном органе власти – ограничивает свободу выбора как основного принципа реализации эффективного механизма обеспечения граждан лечебно-профилактическими услугами. Поэтому необходимым условием развития системы страховой медицины является свобода заключения договора о страховании заинтересованной группой лиц (работники предприятия, отдельные граждане) с самостоятельными держателями страховых фондов (независимые страховые медицинские компании).
В формировании и использовании фондов обязательного медицинского страхования есть свои особенности. Задуманные как страховые, они не всегда соответствуют принципам формирования и использования страховых фондов. В их деятельности очевидны черты бюджетного подхода: обязательность и нормативность отчислений, плановое расходование средств, отсутствие накоплений и др. По экономической сущности эти фонды не являются страховыми, по форме они относятся к внебюджетным фондам. Однако нельзя не отметить, что наряду с обязательным государственным страхованием развиваются негосударственные – добровольные.
Тарифы медицинского страхования
Тарифы на медицинские услуги в системе обязательного медицинского страхования определяются соглашением между страховыми медицинскими организациями, органами государственного управления всех уровней, местной администрацией и профессиональными медицинскими организациями. Тарифы должны обеспечивать рентабельность медицинских учреждений и современный уровень медицинской помощи.
Страховой тариф взносов на обязательное медицинское страхование для предприятий, организаций, учреждений и иных хозяйствующих субъектов независимо от форм собственности устанавливается в процентах по отношению к начисленной отплате труда по всем основаниям в соответствии с инструкцией о порядке взимания и учета страховых взносов (платежей), утвержденной Правительством РФ 11 ноября 1993 г.
Страховые взносы устанавливаются как ставки платежей по обязательному медицинскому страхованию в размерах, обеспечивающих выполнение программ медицинского страхования и деятельность страховых медицинских организаций.
Тарифы на медицинские и другие услуги при добровольном медицинском страховании устанавливаются по соглашению страховых медицинских организаций и предприятием, организацией, учреждением или лицом, предоставляющим эти услуги.
Список использованной литературы
1. Закон « О медицинском страховании граждан в РФ».
2. Бородин А.Ф. О медицинском страховании//Финансы.-1996.- № 12.
3. Гришин В. Федеральный фонд обязательного медицинского cтрахования//Здравоохрание РФ.-2000.- №4.
4. Стародубцев В.И. Савельева Е.Н. Особенности медицинского страхования в современной России//Российский медицинский журнал.-1996.-№ 1.
5. Федеральный фонд обязательного медицинского страхования//Аналитический обзор.-2001 г.
6. Г.В.Сулейманова. Социальное обеспечение и социальное страхование– М.1998
7. Журнал «Эксперт». – 2001.- №9.
8. Журнал «Страховое дело». -2001.- №4.
Становление системы обязательного медицинского страхования (ОМС) в России происходило в сложных условиях общесистемного кризиса. Переход экономики страны к рыночным отношениям, сопровождавшийся существенным снижением уровня социальной защищенности населения, поставил отечественную медицину в условия, когда ее дальнейшее функционирование в новых отношениях стало невозможным.
Принятие в условиях постоянного дефицита бюджетного финансирования здравоохранения и легализации платных медицинских услуг в 1991 г. закона о введении обязательной и добровольной форм медицинского страхования позволило смягчить социальные последствия реформирования экономики и обеспечить приток в отрасль дополнительных средств. Все положения Закона РФ от 28 июня 1991 г. № 1499-1 "О медицинском страховании граждан в Российской Федерации" (далее - Закон о медицинском страховании) относительно ОМС вводились в действие начиная только с 1993 г.
За время реализации норм данного закона в системе ОМС было выявлено множество проблем, не позволяющих обеспечить эффективное функционирование отрасли. Преобразования в системе здравоохранения продолжились принятием в 2010 г. нового закона, регулирующего отношения, возникающие в связи с осуществлением обязательного медицинского страхования (Федеральный закон от 29 ноября 2010 г. № 326-ФЭ "Об обязательном медицинском страховании в РФ").
История вопроса
Развитие системы больничного страхования связано с появлением во второй половине XIX в. во многих европейских странах страховых больничных касс. Они образовывались за счет взносов работодателей и работников и гарантировали своим членам: пособия, частично возмещающие трудовой доход, потерянный во время болезни; единовременные выплаты и пенсии семье в случае смерти работника; компенсации роженицам; оказание медицинской и лекарственной помощи.
В России до революции медицинское страхование не было широко распространено. В 1912 г. Государственной думой был принят закон о введении обязательного страхования рабочих на случай болезни, обязывавший работодателей за счет собственных средств предоставлять работникам медицинскую помощь.
Организацию и оплату лечения застрахованных работодатели в основном осуществляли через систему больничных страховых касс, принципы функционирования которых были аналогичны западноевропейским. В советское время медицинское страхование отсутствовало, так как сфера здравоохранения полностью содержалась за счет средств государственного бюджета, государственных ведомств и министерств, а также социальных фондов предприятий.
В настоящее время в России сложилась полисубъектная система финансирования здравоохранения (рис. 7.10).
Основная доля средств на медицинское обслуживание населения поступает из государственного бюджета и через систему ОМС.
Отечественная система ОМС как отрасль государственного социального страхования имеет определенные особенности, а именно:
Полисубъектная структура управления, при которой на территории РФ в целом управление средствами ОМС осуществляет Федеральный фонд ОМС, а на территориях субъектов РФ - территориальные фонды ОМС;
Система ОМС - взаимосвязанная совокупность субъектов ОМС и отношений между ними по поводу формирования фондов данного вида страхования и использования средств этих фондов на компенсацию расходов, связанных с предоставлением застрахованным медицинской помощи.
Рис. 7.10.
- - в рамках ОМС не производятся никакие денежные выплаты населению. Финансовые средства используются на оплату медицинских услуг, предоставляемых гражданам бесплатно, и направляются в систему лечебно-профилактических учреждений;
- - ограниченная компенсация только медицинских расходов, не включающая покрытие потери дохода в течение временной нетрудоспособности;
- - индивидуальный принцип ОМС, когда страховые взносы вносятся индивидуально за каждого застрахованного, в противовес семейному принципу страхования, действующему за рубежом;
- - уплата страховых взносов осуществляется работодателями и государством, где государство приравнивается к страхователю, обязанному вносить взносы за неработающее население. Работники не участвуют в финансировании системы ОМС;
- - всеобщность ОМС, заключающаяся в обеспечении всем гражданам равных гарантированных возможностей получения медицинской помощи в соответствии с государственными программами ОМС. Зарубежная практика показывает, что ОМС устанавливается законом соответствующей страны не для всех, а лишь для определенных категорий населения.
Финансовый и организационный механизм обязательного медицинского страхования представлен на рис. 7.11.
Субъектами обязательного медицинского страхования являются: застрахованные лица; страхователи; Федеральный фонд (ФФОМС).
К участникам обязательного медицинского страхования относятся: территориальные фонды (ТФОМС); страховые медицинские организации (СМО); медицинские организации.
Застрахованными лицами являются граждане РФ, постоянно или временно проживающие в РФ иностранные граждане, лица без гражданства. Застрахованные лица в системе ОМС имеют право:
- - на бесплатное оказание им медицинской помощи медицинскими организациями в объемах базовой программы ОМС - на всей территории РФ; в объеме территориальной программы ОМС - на территории субъекта РФ, в котором выдан полис ОМС;
- - выбор страховой медицинской организации и ее замену один раз в течение календарного года;
- - выбор медицинской организации;
- - выбор врача;
- - получение достоверной информации о видах, качестве и об условиях предоставления медицинской помощи;
- - защиту персональных данных, необходимых для ведения персонифицированного учета в сфере ОМС;
- - возмещение ущерба, причиненного в связи с неисполнением или ненадлежащим исполнением обязанностей СМО и медицинских учреждений;
- - защиту прав и законных интересов в сфере ОМС.

Рис. 7.11
Страхователями работающего населения в системе ОМС выступают лица, производящие выплаты и иные вознаграждения физическим лицам, а также индивидуальные предприниматели, занимающиеся частной практикой нотариусы, адвокаты. За неработающее население (детей, учащихся, неработающих пенсионеров, безработных и т.д.) обязаны платить взносы органы исполнительной власти субъектов РФ. Страхователи должны быть зарегистрированы в территориальных отделениях ПФР, поскольку ПФР является администратором взносов на ОМС.
Страховщиком в системе ОМС является Федеральный фонд - некоммерческая организация, созданная для реализации государственной политики в сфере ОМС. Фонд предоставляет субвенции бюджетам территориальных фондов для финансового обеспечения расходных обязательств субъектов РФ. В составе бюджета фонда формируется нормированный страховой запас.
Для реализации системы ОМС на территориях субъектов РФ создаются территориальные фонды (ТФОМС) - некоммерческие организации, выполняющие отдельные полномочия страховщика (в части реализации территориальных программ ОМС в пределах базовой программы ОМС; в части установленных территориальными программами ОМС дополнительных объемов страхового обеспечения по страховым случаям, установленным базовой программой ОМС, а также дополнительных оснований, перечней страховых случаев, видов и условий оказания медицинской помощи в дополнение к установленным базовой программой ОМС). Для реализации своих полномочий территориальные фонды могут создавать филиалы и представительства.
Доходы ТФОМС формируются за счет: субвенции из бюджета ФФОМС; межбюджетных трансфертов, передаваемых из бюджета ФФОМС, платежей субъектов РФ на дополнительное финансовое обеспечение реализации территориальной программы ОМС в пределах базовой программы ОМС; платежей субъектов РФ на финансовое обеспечение дополнительных видов и условий оказания медицинской помощи, не установленных базовой программой ОМС; доходов от размещения временно свободных средств; межбюджетных трансфертов, передаваемых из бюджета субъекта РФ; начисленных пеней и штрафов.
Общий объем субвенций, предоставляемых бюджетам ТФОМС, определяется исходя из численности застрахованных лиц, норматива финансового обеспечения базовой программы ОМС и других установленных показателей. Субвенции носят целевой характер и предоставляются при условии соответствия в регионе объема бюджетных ассигнований на ОМС неработающего населения утвержденному размеру страхового взноса, и при условии перечисления в бюджет ФФОМС ежемесячно 1/12 годового объема бюджетных ассигнований на ОМС неработающего населения, утвержденного законом о бюджете субъекта РФ, в срок не позднее 25-го числа каждого месяца.
ТФОМС предоставляет страховой медицинской организации (СМО) целевые средства в соответствии с заявкой исходя из количества застрахованных лиц и подушевых нормативов финансирования. В случае превышения установленного для СМО объема средств на оплату медицинской помощи в связи с повышенной заболеваемостью, увеличением тарифов на оплату медицинской помощи, количества застрахованных лиц и (или) изменением их структуры по полу и возрасту ТФОМС может предоставить недостающие для оплаты средства из нормированного страхового запаса ТФОМС.
Страховая медицинская организация - это имеющая лицензию страховая организация, осуществляющая отдельные полномочия страховщика на территории субъекта РФ. СМО должны быть включены в реестр компаний, работающих в системе ОМС. С 2012 г. минимальный уставный капитал СМО должен составлять 60 млн руб.
Так, СМО не вправе осуществлять иную, за исключением деятельности по ОМС и ДМС деятельность и ведут раздельный учет по операциям со средствами ОМС и средствами ДМС.
Компании осуществляют свою деятельность в системе ОМС на основании:
- - договора о финансовом обеспечении ОМС, заключенного между СМО и территориальным фондом ОМС;
- - договора на оказание и оплату медицинской помощи по ОМС, заключенного между СМО и медицинской организацией.
По договору о финансовом обеспечении СМО обязуется оплатить медицинскую помощь, оказанную застрахованным лицам в соответствии с территориальной программой ОМС, за счет целевых средств. В целях реализации этой функции СМО осуществляет:
- - оформление и выдачу полисов ОМС;
- - ведение персонифицированного учета застрахованных лиц и оказанной им медицинской помощи;
- - представление в ТФОМС заявки на целевые средства;
- - заключение договоров с медицинскими учреждениями;
- - осуществление контроля объемов, сроков, качества и условий предоставления медицинской помощи в медицинских организациях;
- - осуществление деятельности по защите прав и интересов застрахованных лиц;
- - иные функции, не противоречащие законодательству.
СМО направляют медицинским организациям средства в соответствии с договором на оказание и оплату медицинской помощи по ОМС и условиями, предусмотренными территориальными программами ОМС.
По договору на оказание и оплату медицинской помощи по ОМС медицинская организация обязуется оказать медицинскую помощь застрахованному лицу в рамках территориальной программы ОМС, а СМО обязуется оплатить оказанную медицинскую помощь в соответствии с утвержденными тарифами. При этом СМО выполняет следующие обязанности:
- - получение от медицинских организаций сведений, необходимых для осуществления контроля за соблюдением требований к предоставлению медицинской помощи; а также осуществление проверки их достоверности;
- - проведение контроля объемов, сроков, качества и условий предоставления медицинской помощи в медицинских организациях;
- - организация оказания медицинской помощи застрахованному лицу в другой медицинской организации в случае утраты медицинской организацией права на осуществление медицинской деятельности.
Обязанности медицинской организации включают:
- - предоставление сведений о застрахованном лице и об оказанной ему медицинской помощи,
- - представление счетов за оказанную медицинскую помощь;
- - представление отчетности об использовании средств ОМС, об оказанной застрахованному лицу медицинской помощи и иной отчетности в порядке, установленном ФФОМС.
Средства, поступающие в СМО и предназначенные для оплаты медицинской помощи, являются средствами целевого финансирования. СМО ведут раздельный учет собственных средств и средств ОМС, предназначенных для оплаты медицинской помощи.
Целевые средства СМО формируются за счет:
- 1) средств, поступивших от территориального фонда, по договору о финансовом обеспечении ОМС (годовой объем средств для СМО определяется исходя из количества застрахованных лиц в данной компании и дифференцированных подушевых нормативов);
- 2) средств, поступивших из медицинских организаций в результате применения к ним санкций за нарушения, выявленные при проведении контроля объемов, сроков, качества и условий предоставления медицинской помощи;
- 3) средств, поступивших от лиц, причинивших вред здоровью застрахованных лиц, в части сумм, затраченных на оплату медицинской помощи.
К собственным средствам СМО в сфере ОМС относятся:
- 1) средства, предназначенные на расходы на ведение дела по ОМС и поступающие из ТФОМС в пределах установленного норматива;
- 2) установленная часть сумм, необоснованно предъявленных к оплате медицинскими организациями, выявленных в результате проведения экспертизы качества медицинской помощи и медико-экономической экспертизы;
- 3) установленная часть сумм, поступивших в результате уплаты медицинской организацией штрафов за неоказание, несвоевременное оказание или оказание медицинской помощи ненадлежащего качества;
- 4) установленная часть средств, образовавшихся в результате экономии рассчитанного для страховой медицинской организации годового объема средств;
- 5) средства, поступившие от лиц, причинивших вред здоровью застрахованных лиц, сверх сумм, затраченных на оплату медицинской помощи.
К медицинским организациям в сфере ОМС относятся имеющие право на осуществление медицинской деятельности и включенные в реестр медицинских организаций, осуществляющих деятельность в сфере ОМС организации любой организационно-правовой формы, а также индивидуальные предприниматели, занимающиеся частной медицинской практикой.