Проблемы современного здравоохранения пути решения. Доклад: Проблемы здравоохранения в России
Беловодский А.А.
В предложенной статье рассматриваются проблемы российской сферы здравоохранения. Даётся краткий анализ основных проблем (низкая эффективность здравоохранения, стагнация фармацевтической отрасли, высокие цены на лекарственные препараты для населения). А также описываются пути их решения, предлагаемые как экспертами, так и автором статьи.
Введение
Богатство любого государства - это его население. Люди создают государство и являются источником, двигателем его развития и процветания. Но чтобы активно действовать, человек должен быть здоров. Поэтому одна из важнейших функций государства - поддержание здоровья своего населения. Такая поддержка осуществляется через систему здравоохранения.
Здравоохранение - совокупность мер политического, экономического, социального, правового, научного, медицинского, санитарно-гигиенического, противоэпидемического и культурного характера, направленных на сохранение и укрепление физического и психического здоровья каждого человека, поддержание его долголетней активной жизни, предоставление ему медицинской помощи в случае ухудшения здоровья.
Согласно Конституции РФ, «Российская Федерация - это социальное государство», в котором «охраняются труд и здоровье человека». Но на практике всё далеко не так, как написано.
Большинство экспертов сходится во мнении, что система здравоохранения Советского Союза была одной из лучших в мировой практике, поскольку она выполняла все возложенные на неё функции по качеству, доступности и обеспеченности медицинскими услугами, лекарствами и материалами. Но после распада СССР она вступила в фазу стагнации: очень сильно сократилось финансирование, высококвалифицированные специалисты в области медицины уезжали за рубеж, прекратились научные исследования по медицине, сильно сократилось производство лекарственных препаратов и аппаратов для диагностики и лечения заболеваний.
В начале 2000-х годов, когда положение в стране стало постепенно улучшаться, власти обратили внимание на сферу здравоохранения. Но накопившихся проблем столько, что разом и за короткий промежуток времени их не решить.
Так, важнейшим условием дальнейшего развития сферы здравоохранения является переход на инновационный путь развития, в связи с чем должна быть обеспечена реализация следующих принципов:
- государственное регулирование в сочетании с эффективной конкуренцией в инновационной сфере;
- подготовка и переход промышленности на увеличение выпуска высокотехнологичной и наукоемкой продукции, отвечающей потребностям рынка и перспективам его развития;
- создание долгосрочных условий для повышения производительности труда;
- концентрация ресурсов на инновации, которые обеспечат позитивные структурные сдвиги в экономике;
- стимулирование деловой и инвестиционной активности в сфере научной, научно-технической и инновационной деятельности через налоговые, кредитные и другие экономические льготы;
- интеграция инвестиционной, научно-технической, образовательной и производственной деятельности;
- обеспечение правовой защиты объектов интеллектуальной собственности и авторских прав при распространении научно-технических знаний и информации;
- сотрудничество всех уровней государственной власти, а также государства, субъектов федерации и муниципальных образований по вопросам модернизации и технологическом обновлении базовых отраслей экономики и социальной сферы;
- гласность и обсуждение приоритетных инновационных программ и проектов при проведении открытых конкурсов.
Государственное регулирование недаром вынесено на первое место среди принципов. Без него инновационного развития не получится, поскольку частный бизнес неохотно включается в инновационный процесс. Регулирование и поддержка в сфере инноваций со стороны государства должна заключаться в следующем:
- разработка нормативно-правовых актов в сфере инновационной деятельности, организация и контроль за их исполнением;
- определение приоритетов в сфере инноваций, разработка и реализация инновационных программ и проектов;
- создание инновационной инфраструктуры и условий для инновационной деятельности (стимулирование через льготное налогообложение, дотации, субсидии из бюджетов);
- формирование и размещение на конкурсной основе государственного заказа на создание наукоемкой продукции и технологий;
- защита прав инвесторов и кредиторов;
- подготовка и повышение квалификации кадров, занятых в области инновационной деятельности;
- координация действий субъектов инновационной деятельности;
- поддержка создания субъектов инвестиционной деятельности с участием иностранного капитала, с предоставлением соответствующих госгарантий деятельности.
Таким образом, цель данного реферата - характеристика проблем сферы здравоохранения России и путей их решения.
Были поставлены следующие задачи:
1) описание проблем сферы здравоохранения;
2) описание мер, принимаемых в России для устранения проблем;
В реферате была использована информация не только из различных источников, но и наблюдения самого автора.
1. Проблемы российской системы здравоохранения
Прежде всего, следует остановиться на низкой эффективности всей системы здравоохранения, что порождает низкое качество предоставляемых медицинских услуг. Причинами подобного положения дел являются следующее:
1) нехватка специалистов, медицинского оборудования, больничных учреждений, что порождает длинные очереди пациентов в часы приёма. Врачам приходится работать в авральном режиме, что автоматически снижает качество оказываемых услуг;
2) короткий график приёма пациентов. Часто часы приёма заканчиваются до 14 часов дня. Кто не успел попасть на приём, тот вынужден приходить в другой день, то есть снова отпрашиваться с работы, следовательно, не выполнить ряд своих обязанностей. Такое отвлечение сотрудников негативно сказывается как на самой компании (степень отрицательных последствий будет напрямую зависеть от должности сотрудника и возможности его замены), так и на работнике данной компании (снижение заработной платы);
3) невозможность своевременно получить требуемую медицинскую помощь. Это является следствием нехватки специалистов, оборудования, дороговизны лекарственных средств и медицинских услуг;
4) низкая квалификация врачей. Часто бывает так, что в двух разных поликлиниках врачи ставят разные диагнозы на одни и те же симптомы. Соответственно, и лечение не даёт ожидаемого эффекта;
5) отсутствие либо старение медицинского оборудования. В большинстве больниц обследование и лечение пациентов проводится на советском оборудовании. А прохождение лечения либо обследования на новом оборудовании (если оно имеется) часто стоит больших денег;
6) низкая заработная плата и отсутствие механизмов по стимулированию качественной работы.
Ситуация нехватки специалистов и больничных учреждений особенно заметна при сравнении городов как внутри одного региона, так и между регионами. Так, если в областном центре или столице республики большинство больниц и поликлиник отремонтированы, имеют новое оборудование, то в простых городах, особенно удалённых от центра, зачастую мало поликлиник, в которых люди не могут получить необходимый объём медицинских услуг. Как часто в больницах столиц субъектов федерации можно видеть людей из других городов и слышать про отсутствие в их городе нужного аппарата или специалиста.
Низкая эффективность системы здравоохранения сильно «ударяет» по стране в целом, особенно по её экономике.
Следующая серьёзная проблема находится в сфере производства лекарственных препаратов. Современное население большинства стран не может прожить без антибиотиков, вакцинации, множества различных препаратов. И если внутри страны производится более 80 % требуемых для её населения препаратов, то проблем практически нет. Но если же страна импортирует большинство лекарств, то возникает «угроза национальной биологической безопасности». К таким странам относится и Россия: импорт лекарственных средств составляет около 80 % от их потребления. Большинство отечественных лекарств являются наработками советских времён (доведённые до промышленного производства) либо дженериками (лекарственный препарат с доказанной фармацевтической, биологической и терапевтической эквивалентностью с оригиналом, но не обладающий патентной защитой; то есть это копия оригинального препарата сторонней разработки). Новые разработки в этой области на свои деньги ведут крупнейшие компании фармацевтического рынка («Фармстандарт», «Отечественные лекарства», «Нижфарм», «Верофарм» и др.), остальные же получают гранты из-за рубежа и изредка госзаказы.
Также причинами стагнации фармакологической отрасли стали :
1) отток специалистов за рубеж. Так называемая «утечка умов» давно стала национальной бедой России. Учёные переезжают в другие страны, поскольку им предлагают высокую оплату, гарантируют заказы и предоставляют всё необходимое оборудование для исследований;
2) недостаточное инвестирование. Фармакология - это специфическая сфера здравоохранения со своими понятиями, закономерностями. Мало кто из потенциальных инвесторов способен понять смысл разработки и оценить её перспективность. Также отпугивает неясность срока окупаемости вложений и высокие медицинские риски выпускаемых препаратов;
3) неумение учёных «продавать» свои идеи. Россия всегда славилась своими людьми. Сегодня существуют группы энтузиастов, разрабатывающие новые лекарственные препараты. Но дело дальше идеи и первоначальных наработок не продвигается, поскольку они не знают, как правильно преподнести свою разработку инвесторам с целью дальнейшего её испытания и запуска в производство;
4) дороговизна разработки новых лекарств. По оценкам экспертов, инвестиции в разработку нового лекарства составляют не менее $600 млн. Из них 10-15 % идёт на разработку молекулы, 25-30 % - на доклинические испытания на животных, 50-60 % - на клинические испытания на людях. Если же речь идёт о разработке принципиально новой формулы, то затраты на весь цикл (от исследований до вывода на рынок) могут достигать более $1 млрд.;
5) длительный срок. Минимальный срок разработки нового лекарственного средства составляет 3 года;
6) незащищённость интеллектуальной собственности. Указанная проблема не является специфической только для фармакологической отрасли. Она характерна для России в целом. Только с 2006 г. начала оформляться законодательная база по защите интеллектуальной собственности. В частности, 18.12.2006 г. вступила в силу часть 4 Гражданского Кодекса Российской Федерации, посвящённая интеллектуальной собственности;
7) наличие дженериков. Крупные современные фармакологические компании имеют малую заинтересованность в разработке новых препаратов ещё и по причине большого числа фирм, выпускающих дженерики. Дженерики в большинстве случаев не отличаются по качеству и свойствам от оригинала, но стоят на порядок дешевле, что снижает рентабельность нового препарата компании-разработчика.
Чуть подробнее следует остановиться на проблемах финансирования разработок лекарственных препаратов. Высокая стоимость полного цикла создания препарата (от идеи до производства) делает такие разработки невозможными для средних и мелких компаний. Но они участвуют в разработках в качестве «генераторов идей» либо первой ступени исследований (создание формулы лекарства). В дальнейшем они продают свои наработки, чаще всего, зарубежным компаниям по причине высокой оплаты. К тому же, по словам специалистов, иногда отечественным компаниям новые разработки не нужны, что объясняется нехваткой денежных средств на продолжение разработок, либо наличием большого количества собственных лекарственных препаратов, либо успешным выпуском дженериков на импортные лекарства.
Зарубежные гранты - это ещё один способ выживания представителей некрупного фармакологического бизнеса. По оценкам Роспрома, средний размер гранта составляет $100 тыс., по ним работают 30-50% российских компаний. Разработки ведутся до стадии получения формулы, потом её продают за рубеж .
Также у компаний есть шансы получить необходимые средства, обратившись в специальные фонды. Сейчас предпринимателям помогает Фонд поддержки малого предпринимательства, который выдаёт деньги при условии, что предприниматель имеет патент. Сумма выделяемых средств на самом раннем этапе развития - 1 млн. руб. В дальнейшем, если удастся привлечь инвестора, то Фонд выделит ещё 3,75 млн. руб. Также в стране функционируют 3 венчурных фонда, в перспективе учреждение ещё 7. Их капитал будет формироваться за счёт частных и государственных средств. Деньги будут выдаваться предпринимателям на условии вхождения в капитал создаваемой компании и получения в будущем доли прибыли .
Ещё один путь решения проблемы финансирования - это государственные закупки препаратов и заказы. Но пока данный механизм малоэффективен, поскольку при госзакупках 89 % требуемых лекарств приобретается у зарубежных компаний. Но приоритет должен быть у российских разработок .
Следующая проблема, связанная с лекарственными препаратами, - это их высокая стоимость для населения. Нет, в этом нет злого умысла производителей лекарств (как думают многие). Этому способствует ряд причин :
1) колебание курса рубля. С октября 2008 г. в России началась плавная девальвация рубля, вследствие чего доллар вырос по отношению к рублю почти на 40 %, что сказалось на удорожании импорта. А поскольку 80 % потребляемых лекарственных препаратов жителями страны приходится на импорт, то и основной удар от девальвации получили конечные потребители;
2) дороговизна и длительность разработок. Поэтому все принципиально новые препараты, выходящие на рынок, доступны лишь ограниченному кругу потребителей (либо богатым, либо тем, кому компания-разработчик выделила их бесплатно). Одним из примеров может служить современные разработки вакцины против «свиного гриппа» британской компании GlaxoSmithKline Plc. Разработка вакцины шла 5 лет, было потрачено более $3,2 млрд. Цена готовой вакцины составляет 10$. 50 млн. доз были бесплатно отданы Всемирной организации здравоохранения. А теперь представим несколько расчётов на тему того, сколько будет стоить импортная вакцина против «свиного гриппа» для населения России:
Курс доллара, установленный ЦБ РФ, по состоянию на 13.10.2009 - 29,5 руб.;
Стоимость препарата - $10;
Пошлина на импорт лекарственных средств - 10 %;
Таким образом, стоимость данной вакцины при пересечении границы равна 324,5 руб. (10*1,1*29,5).
Конечная же стоимость будет складываться из наценок розничных сетей, затрат на доставку и на продвижение лекарства. Можно сделать предположение, что стоимость для населения составит около 500 руб. за 1 дозу. Совершено очевидно, что большинство населения России не сможет себе позволить такую вакцину из-за низких доходов, что повышает риск заболеваемости и смертности от вируса «свиного гриппа».
3) необоснованность цен на лекарства. Проблемы высокой стоимости лекарств недавно, во время визита в Зеленоград, затрагивал В.В. Путин, акцентировав внимание и непонимание на том, что зарубежные лекарства часто продаются в России по ценам в разы более высоким, чем в других странах.
Российские же препараты население зачастую боится приобретать, отдавая предпочтение импортным, поскольку нет уверенности в качественности отечественных препаратов. К тому же большинство импортных препаратов не имеет аналогов в России.
Такая же ситуация (как в примере с расчётом стоимости) наблюдается в целом по рынку фармацевтических препаратов, что ставит Российское государство под серьёзную угрозу из-за высокого риска заболеваемости населения и снижения возможностей для быстрого его выздоровления.
2. Пути разрешения проблем в сфере здравоохранения
Как же выйти России из столь плачевной ситуации со здравоохранением? Главное - это реформы. Но не точечные по принципу «найти решающее звено, потянуть за него - и всё разрешится». Необходим комплекс реформ, направленных на все элементы здравоохранения. Они должны быть продуманными и полными, иначе, как это часто бывает в России, от них будет только хуже.
Для повышения эффективности сферы здравоохранения специалисты предлагают разработать механизм стимулирования конкуренции между медиками, медицинскими учреждениями. Требуется создать такой механизм, который заинтересует медицинских специалистов в повышении качества оказываемых ими услуг. Например :
1) создание базы данных врачей и их пациентов (которые постоянно у него обслуживаются). Такая система действует за рубежом, где здравоохранение бесплатное (США, страны Западной Европы), и позволяет выявить высококвалифицированных врачей;
2) оказывать финансирование медицинских учреждений за эффективность оказанных ими услуг. То есть чем меньше человек провёл в стенах больницы, и если у него не случился рецидив болезни, то оказавшее ему помощь медицинское учреждение получит большее финансирование, чем остальные. Такой механизм используется в большинстве развитых стран (Великобритания и др.);
3) необходимо принять ряд законов, способствующих конкуренции в здравоохранении;
4) необходимо изменить организационно-правовую форму медицинских учреждений. Сегодня все они государственные. Это значит, что возникающие финансовые результаты от их работы уходят к государству: излишек денежных средств забирается, возникающие долги гасятся. Такая ситуация демотивирует медицинские учреждения относительно эффективной работы. Следует дать им больше свободы в деятельности;
5) следует дифференцированно подходить к вопросам развития сферы здравоохранения на различных территория Российской Федерации в силу их неодинакового развития. Где-то требуется только повышать эффективность здравоохранения путём стимулирования конкуренции развивать повысить качество оказываемых медицинских услуг, поскольку в регионе (городе) есть необходимые для лекарства, оборудование, специалисты. А где-то сперва необходимо решить вопрос о дефиците лекарственных препаратов, медицинского оборудования, специалистов, и только потом внедрять механизмы стимулирования конкуренции в сфере здравоохранения.
К вопросам оплаты труда специалистов медицины следует подходить с точки зрения развития региона (города), нежели увеличивать заработную плату на одинаковую сумму по всей стране. Из-за сильных различий в уровне развития субъектов федерации, муниципальных образований, сумма повышения заработной платы будет восприниматься везде по-разному. Так, в Москве 10 тыс. руб. надбавки для участкового врача значит очень мало, а в Дагестане эта же сумма является большими деньгами.
Также требуется создать механизмы, благодаря которым бесплатную медицинскую помощь в первую очередь получали бы те, кому нечем платить, а те, кому есть, чем заплатить, при наличии дефицита (оборудования, специалистов, лекарственных препаратов) могли бы оплатить требуемую для себя врачебную помощь .
Ещё один способ развития конкуренции - использование современных информационных достижений в сфере здравоохранения. В частности, эксперты предлагают идею создания персонифицированной базы индивидуальных счетов. На её основе можно будет научно обосновать требуемое количество специализированных коек в конкретном регионе.
Повышение качества медицинского обслуживание также будет достигаться и за счёт развития отделений интенсивной терапии (реанимации различной специализации). На Западе в структуре каждого госпиталя имеется 20-25% коек интенсивного лечения. В России этот показатель не превышает 5%.
Следующая проблема сферы здравоохранения - тарифы на медицинские услуги - должна решаться путём цивилизованного вмешательства государства. Медицинские тарифы должны включать в себя все статьи расходов. В них должна учитываться необходимая рентабельность и уровень прогнозируемой инфляции .
Для привлечения финансирования и стимулирования новых разработок предлагается учреждать венчурные фонды (с участие разного капитала), выделять государственные гранты на исследования. Начинается сотрудничество бизнеса с вузами и наукоградами. Сегодня существуют биотехнологические лаборатории на базе МГУ, Ставропольского госуниверситета, наукограда в Пущине. Их задача - первый этап разработок. В дальнейшем полученная формула будет продана частной компании.
Государству необходимо стимулировать инновационное развитие всей экономики в целом и сферы здравоохранения, в частности. Как уже отмечалось раньше, в России практически нет новых разработок лекарственных препаратов и медицинского оборудования. Чтобы исправить ситуацию, государству, в первую очередь, необходимо развивать инновационную инфраструктуру, менять налоговое законодательство (увеличивая налоговые льготы и вводя налоговые каникулы для компаний, осуществляющих новые разработки). Предусматривается в скором времени создание нескольких НИИ для проведения научных исследований в области медицины.
Но уже существуют реальные подвижки в данной ситуации. Так в 2008 году из бюджета было выделено 19,4 млрд. руб. на строительство центров новых медицинских технологий в Пензе, Хабаровске, Астрахани и в других городах. При поддержке государства развивается медицинское направление в технопарках (Курчатовский, Зеленоградский, Обнинский), где разрабатываются новые методы лечения, лекарственные средства, оборудование .
В начале 2005 г. была запущена программа Дополнительного лекарственного обеспечения. Суть - бесплатное обеспечение лекарствами льготные категории населения. Для этих целей из бюджета ежегодно выделялись средства для закупки лекарственных препаратов. 89 % закупок в денежном выражении приходится на зарубежные компании. В связи с этим специалисты советуют переместить акцент на препараты отечественных производителей .
Всё выше сказанное - это то, что предлагают эксперты. В целом автор согласен с их предложениями. Но проанализировав проблемы сферы здравоохранения России, он предлагает дополнительный ряд мер, направленных на улучшение ситуации.
Самое главное - это инновационное развитие. Государство должно стать инициатором инновационного процесса. Оно должно создать стимулы, чтобы бизнес был заинтересован вкладывать свои средства в затратные рискованные проекты. Для этого необходимо изменить законодательство в части инновационной деятельности компаний. Для компаний, которые ведут разработки новых лекарственных препаратов или медицинского оборудования, следует ввести налоговые льготы на первые несколько лет (до 3х лет) разработок. В дальнейшем для них следует сократить налог на прибыль на этапе продвижения нового препарата (оборудования) на рынок. Как только объём продаж достигнет плановых показателей и продолжит рост, такие компании следует переводить на общий режим налогообложения.
На начальном этапе разработок государство должно активно помогать компаниям в финансовом плане, особенно молодым фирмам с перспективными разработками. Для этого можно использовать средства федеральных целевых программ, государственных заказов, гранты, создание совместных предприятий с частным бизнесом, создание различных венчурных фондов.
Для стимулирования новых разработок следует создать научно-исследовательские центры (как минимум, по одному в каждом федеральном округе), под крышей которого собрать учёных и предоставить им финансирование под их идеи. В дальнейшем разработки можно будет либо продавать частным компаниям, либо налаживать их промышленный выпуск и продвижение на рынке в рамках совместных предприятий, либо использовать арендную или лизинговую форму реализации разработки. При продаже разработки в договоре следует прописать формы и сроки оплаты. Оптимальной будет ступенчатая оплата (первоначальный взнос, затем фиксированные либо процентные отчисления с выручки от продаж нового препарата/оборудования). При арендной форме приобретатель (арендополучатель) будет лишь платить отчисления за пользование формулой либо промышленным образцом прибора без перехода права собственности на арендуемую разработку. При этом данная разработка может быть сдана в аренду другим компаниям. При лизинговой форме приобретатель (лизингополучатель) будет использовать все преимущества лизинговой схемы.
Для облегчения перехода на инновационный путь развития первоначально можно создавать дженерики на западные образцы, но уже на их основе производить собственные разработки. Но необходимо усилить контроль за дженериками, что автоматически повысит доверие к ним со стороны населения и сократит количество побочных эффектов.
Чтобы была возможность инновационного развития, нужны высококвалифицированные кадры. Следует искать и поощрять талантливых студентов, привлекать их к работе в исследовательских проектах. Также необходимо остановить отток отечественных учёных за рубеж. Для этого необходимо создать им все условия для исследовательской деятельности: предоставить лаборатории, выделить финансирование. Но такие меры следует предпринять по приоритетным научным направлениям, а также перспективным направлениям. Не стоит распылять ресурсы на сомнительные исследования (коих в современном мире можно найти множество).
Одним из таких ключевых направлений (помимо применения нанотехнологий в медицине, создание новых лекарственных препаратов и медицинского оборудования) должна стать диагностика. Развитие данной сферы медицины позволит в разы снизить сроки лечения и количество заболевших средней и высокой степени тяжести, поскольку болезни будет возможно выявлять и лечить на ранней стадии, когда это сделать много проще, чем позже.
Для решения проблемы стоимости лекарств следует проследить ценообразование на всей цепочки (от производителя до розничной торговли). И наказывать тех, кто необоснованно завышает цены.
Заключение
По итогам проведённой работы можно сделать вывод, что, несмотря на огромный объём накопившихся проблем, в российской системе здравоохранения начинаются перемены в сторону улучшения.
Но существует ещё одна серьёзная проблема, которую не решить только новыми идеями и финансированием. Эту проблему не выделяют эксперты, но с ней сталкивается каждый человек. Речь идёт о доверии потребителей к российским лекарственным препаратам, медицинскому оборудованию, врачам. И причина названной проблемы как раз кроется в тех изъянах сферы здравоохранения, названных в работе. К тому же ещё с советских времён у людей осталась мысль о том, что все импортные товары обладают лучшим качеством, характеристиками, более безопасны, чем российские аналоги (если они имеются).
Утраченное доверие всегда очень сложно вернуть. Но если будут решаться все обозначенные в работе проблемы, если их решение не растянется на долгий срок, то люди перейдут на отечественные лекарственные препараты и медицинское оборудование, перестанут считать максимальное изъятие денег у пациента главной целью врачей. Сократится количество дней пребывания в стационарах. Уменьшится смертность и возрастёт продолжительность жизни. Всё это незамедлительно положительно скажется на экономике страны. Только тогда можно будет сказать, что российская система здравоохранения эффективна.
СПИСОК ЛИТЕРАТУРЫ
1. Российская Федерация. Конституция (1993). Конституция Российской Федерации [Текст]: официальный текст.
2. Российская Федерация. Законы. Таможенный тариф Российской Федерации [Текст]: Утверждён Постановлением Правительства Российской Федерации от 27 ноября 2006 г. N 718.
3. Наглый, Н. Экономика и здравоохранение [Электронный ресурс] / Н. Наглый // http://medreforma.narod.ru/Economic.html
4. Непомнящий, А. 2025: Космолет в таблетке [Текст] / А. Непомнящий // SmartMoney. - 2008. - №32 (122).
5. Совинский, М. Правила препаратной борьбы [Текст] / М. Совинский // Энергия Деньги. - 2007. - №39 (645).
6. Филлипенко, Е. Лекарство для фармацевтов [Текст] / Е. Филлипенко // Энергия промышленного роста. - 2007. - №1-2.
7. Сидибе, П. Как вылечить аптеку [Текст] / Сидибе П. // Российская газета. - 12.10.2009. - №5016 (192).
8. IFX-NEWS Glaxo может заработать на вакцине от «свиного гриппа» более $4 млрд. [Электронный ресурс] / IFX-NEWS // http://finansmag.ru/news/39457
9.
Емельяненко,
Е.Б. Особенности инвестирования в медицину [Электронный ресурс] / Е.Б.
Емельяненко // http://medinfa.ru/
article/99/115329/
10. Емельяненко, Е.Б. Как привлечь средства в развитие медицинских инноваций? [Электронный ресурс] / Е.Б. Емельяненко // http://marketing.rbc.ru/articles/10/03/2009/562949955897116.shtml
11.
Лейбин,
В. Диагноз медицинской реформы: состояние тяжелое [Электронный ресурс] / В.
Лейбин // http://www.polit.ru/
country/2004/01/15/medevent.html
12.
Российская
медицина: этика и экономика [Электронный ресурс] / Интервью с Львом Якобсоном
// http://www.polit.ru/
analytics/2005/10/03/med1.html
Библиографическая ссылка
Беловодский А.А. ЗДРАВООХРАНЕНИЕ В РОССИИ: ПРОБЛЕМЫ И ПУТИ РЕШЕНИЯ // Современные наукоемкие технологии. – 2009. – № 11. – С. 21-27;URL: http://top-technologies.ru/ru/article/view?id=25977 (дата обращения: 24.03.2020). Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания»
Охрана здоровья населения является одной из важнейших задач, которую должно решать правительство. В последние годы система здравоохранения переживала и взлеты и падения. Связано это в первую очередь с экономическими кризисами и неизменно растущей инфляцией. Состояние системы здравоохранения оценивается за счет таких факторов как количество и уровень медицинских учреждений, процент смертности от болезней и наличие инноваций. Для объективной оценки ситуации в современной системе здравоохранения уделим внимание именно этим аспектам в данной статье.
Уменьшение количества медицинских учреждений
Многие российские эксперты сошлись во мнении, что в ближайшем будущем количество медицинских учреждений в стране продолжит снижаться. По их мнению, к 2021 году количество больниц в стране может снизиться до уровня 1913 года. Это не простое мнение, а основанный на фактах вывод.
Согласно официальной статистике (данные ЦЭПР), в период с 2000 до 2015 года количество государственных медицинских учреждений в РФ уменьшилось в 2 раза (с 10700 до 5400). В своем докладе группа аналитиков выразила мнение, что если правительство в таком же темпе продолжит закрывать муниципальные больницы (сегодня эта цифра - 353 за год), то к 2022 году их количество достигнет отметки в 3000 учреждений, что сопоставимо с 1913 годом.
Невероятными темпами снижается количество сельских медучреждений: из 4,5 тысяч осталось всего 400 больниц на всю Россию. Таким образом, доступность медицинской помощи для сельских и деревенских жителей свелась почти к нулю, за 40 - 60 км к фельдшеру поедет не каждый и только в экстренной ситуации, поскольку и скорой помощи ждать неоткуда.
Также за данный период сократилось количество больничных коек в стационарах до 1200 тысяч (снижение 27,5%). Хуже всего дела обстоят в сельской местности - здесь снижение достигло критической отметки - 40%. Данные подтверждаются фондом «Здоровье» и лично его директором Э.Гавриловым. Он озвучил печальный факт: только за последние 3,5 года количество больничных коек сократилось на 100 000.
Однако сокращение больничных коек не отражается на доступности и качестве медицинской помощи в стране. Эксперты настаивают, что ключевой показатель - количество госпитализаций. Он, как ни странно, растет. Так, за 2016 год в Москве было госпитализировано почти на 100 тысяч человек больше, чем за 2015 год. По мнению специалистов, каждая больничная койка должна быть загружена минимум на 85%. Если этот показатель ниже, от нее следует избавиться в целях экономии. Такая политика представляется рациональной, ибо оптимизация ресурсов есть ключ к процветанию.
Существует еще один нюанс. Когда в отдельно взятом регионе вспыхивает эпидемия какой-либо болезни (хотя бы банальный грипп) – количества больничных мест порой не хватает. Отсюда вывод – Россия приблизилась к критической отметке количества больничных коек на душу населения. Если динамика продолжится, либо по всей стране вспыхнет эпидемия, требующая госпитализации, то граждане столкнутся с дефицитом медицинской помощи. Оперативно восполнить недостаток в государственных медицинских учреждениях физически будет невозможно.
Снижение смертности от болезней
Согласно российскому центру исследований, в 2016 году сократилось количество смертей от основных заболеваний на 1,2% по сравнению с 2015 годом. Это подтверждает тот факт, что уровень оказания медицинской помощи в России, несмотря на все проблемы, находится на высоком уровне. В 2016 году сократилась смертность от следующих групп заболеваний:
- Органов дыхания - на 7,9%
- Органов пищеварения - на 3,4%.
- Системы кровообращения - на 2,6%.
- От злокачественных новообразований - на 0.6%
- От внешних причин – на 6,5%.
Переизбыток управленцев в системе здравоохранения
В департаменте здравоохранения города Чикаго (население 9 млн.) работает всего 8 человек. В такой же организации в Москве (население 15 млн.) - около 2000 человек. Явное численное превосходство управленческого аппарата наблюдается в российской столице, но выливается ли это в уровень медицины? Нет. В стране существует нехватка оборудования и бесплатных медикаментов.
Средняя зарплата чиновников Минздрава составляет 100 тысяч рублей. Если штат будет сокращен до 100 человек (что, кстати, все равно в 12,5 раз больше, чем в городе небоскребов), то ежемесячно будет экономиться сумма в 1900 х 100 000 = 190 000 000 рублей. На эти деньги можно купить 12 аппаратов МРТ (если говорить о простой модели Hitachi Airis Elite 0.3T стоимостью 16 млн. рублей).
Чем еще чреват избыток управляющего аппарата в системе здравоохранения? Во-первых, бюрократическими проблемами. Львиную долю времени врачи тратят на то, чтобы составлять различные отчеты, которые требует управленческая верхушка. Это время они могли бы потратить на помощь больным, вместо этого им приходится постоянно отчитываться перед своим руководством.
Правительство не жалеет денег на зарплаты руководства, зато в бюджете государства не хватает средств на обеспечения населения бесплатной медициной. Так, с 2014 года наблюдается спад финансирования системы здравоохранения:
- 2014 г. - бюджет системы здравоохранения составил 462 млрд. руб.;
- 2015 г. - 406 млрд. руб.;
- 2016 г. - 419 млрд. руб. В данный период времени была сильная инфляция, которая перекрывала увеличение на 13 млрд., поэтому динамика все равно отрицательная;
- 2017 г. - 389 млрд. руб.
Таким образом, можно заметить, что финансирование сферы здравоохранения сокращается быстрыми темпами. При этом министр здравоохранения РФ В. Скворцова 28 сентября 2017 года заявила, что федеральная часть бюджета в 2018 году увеличится на 18,3% и составит 460,3 млрд. руб. Однако будет ли проект бюджета утвержден Госдумой, неизвестно.
Отечественные инновации в сфере медицины
Несмотря на то, что в целом в России дела в системе здравоохранения обстоят не лучшим образом, это никак не отражается на уровне инноваций. Государство всегда славилось великими умами, поэтому даже в тяжелые для экономики годы, в РФ появляются какие-то новые открытия и полезные изобретения. В ТОП-5 медицинских инноваций в стране за 2017 год вошли:
- iГематолог.
Это экспертная система, позволяющая полностью расшифровать анализ крови, за счет чего диагностировать десятки видов заболеваний. Для этого человеку даже не придется выходить из дома. Все что требуется – ввести данные своего анализа крови на сайте. Взамен сервис предоставит исчерпывающую информацию о состоянии здоровья.
- Кнопка жизни.
Это некое подобие мобильного телефона, на котором лишь одна кнопка – экстренная помощь. Гаджет оборудован GPS навигатором, который с высокой точностью определяет местоположение человека. Данные поступают в круглосуточный сервисный центр, который связывается с МЧС и другими службами. Такая система призвана помочь пожилым людям и инвалидам, за которыми нет должного ухода.
- VitaVallis.
Это антимикробный сорбционный материал, разработанный томской компанией «Аквелит». Главное его предназначение – защита организма от различных инфекций и вирусов. Это потенциальная альтернатива антибиотикам. Принцип действия основан на естественном механизме подавления микробов внутри повязки. Иными словами, инфекция уничтожается не токсически (под действием антибиотиков) а за счет физических процессов.
- Oriense.
Это устройство для помощи людям с ослабленным зрением. Оно устанавливается на груди человека с целью анализа окружающей обстановки. Встроенный речевой адаптер мгновенно сообщает человеку о препятствиях, которые встречаются на его пути, и вариантах как их обойти. Компания Oriense является резидентом международного центра Сколково.
- 3D Bioprinting Solutions.
Российская лаборатория, которая уже долгие годы занимается разработкой технологии, позволяющей производить трехмерную биопечать. Говоря простыми словами – это технология, позволяющая печатать органы на высокотехнологичных 3D-принтерах. Первая демонстрация данного проекта в работе была проведена летом 2017 года.
Как и во всех развитых странах, в России работают отдельные кластеры, поддерживающие высокотехнологичные стартапы в сфере медицины. Инновации активно внедряются не только в различные сферы здравоохранения, но и в систему взаимодействия между врачом и пациентами. К примеру, сервис «Теледоктор», признанный лучшим стартапом 2014 года, позволяет получить удаленную консультацию от специалиста.
Заключение
Ситуация в системе здравоохранения РФ выглядит двояко: с одной стороны резко снижается количество медицинских учреждений, с другой - смертность от болезней сокращается и на регулярной основе появляются инновационные технологии, способные изменить жизнь человечества к лучшему. В целом наблюдается стремление правительства улучшить обстановку, мешает лишь экономический фактор - элементарная нехватка бюджета.
В Москве прошла торжественная церемония открытия организованного Национальной медицинской палатой при поддержке Минздрава России Конгресса «Российское здравоохранение сегодня: проблемы и пути решения», сообщает пресс-служба Минздрава РФ.
На открытии Конгресса выступила Министр Вероника Скворцова:
Уважаемые коллеги, дорогие друзья!
Уважаемый Леонид Михайлович!
От лица Министерства здравоохранения Российской Федерации я хочу всех нас поздравить с открытием этого замечательного конгресса и поприветствовать всех его участников и гостей, включая зарубежных.
Уважаемые коллеги! Министерство здравоохранения Российской Федерации тесно, командно работает с Национальной медицинской палатой. Это стало возможным благодаря тому, что в 2013 году мы подписали соглашение о сотрудничестве в области охраны здоровья граждан, в области медицинского образования и кадровой политики в нашей стране. Я хочу поблагодарить Леонида Михайловича Рошаля не только за развитие такой организации как Национальная медицинская палата, но и за создание условий для нашего тесного взаимодействия во имя развития здравоохранения и медицины в нашей стране.
Уважаемые коллеги!
В своем послании Федеральному Собранию Президент Российской Федерации Владимир Владимирович Путин подчеркнул, что смысл всей нашей политики – это сбережение людей, умножение человеческого капитала, как главного богатства России.
Сегодня можно уверенно сказать, что даже в условиях действия сложных социально-экономических факторов системе здравоохранения удается добиваться позитивных изменений показателей здоровья населения.
Коллеги, только час назад были опубликованы данные Росстата о данных по демографии и состоянию здравоохранения за 9 месяцев текущего года. Я хотела бы сказать, что нам удалось с вами сохранить на 39 тысяч жизней больше, чем за аналогичный период прошлого года! Общая смертность нашего населения снизилась до 12,6 на 1000 населения, т.е. на 2,3%, по сравнению с аналогичным периодом прошлого года. За 10 лет мы увеличили продолжительность жизни Россиян более чем на 7 лет. И, как уже Ольга Юрьевна в своем вступительном слове сказала, продолжительность жизни превысила 72,5 года, у женщин практически достигнув 78 лет.
Важно отметить, что снижение смертности произошло от всех основных причин.
Наиболее значительно за текущий год снизилась смертность от туберкулеза – на 18%, болезней органов дыхания – на 10%, от пневмонии – на 19,5%, болезней органов пищеварения, болезней системы кровообращения. Снизилась смертность от внешних причин на 11%: при этом от ДТП – на 8%, случайных отравлений алкоголем – более чем на 20%.
Особенно хотелось бы отметить снижение смертности от новообразований. Этот результат достался очень и очень непросто, т.к. снижению смертности предшествовал этап улучшения активной выявляемости онкологических заболеваний, а, следовательно, повышения заболеваемости. По результатам текущего года смертность от злокачественных новообразований впервые снизилась до целевого показателя – 194 на 100 тыс. населения.
Младенческая и материнская смертность достигли самых низких значений за всю историю нашей страны. В целом смертность детей только за 5 лет снизилась более чем на треть.
Благодаря выдвижению задачи борьбы с туберкулезом в ранг приоритетных государственных задач достигнуты значительные успехи и в снижении смертности от туберкулеза. За последние 8 лет смертность снизилась более чем на 65%. Это стало одной из причин того, что России было доверено Всемирной организацией здравоохранения проводить Первую глобальную министерскую конференцию по борьбе против туберкулеза 16-17 ноября текущего года в Москве. К настоящему моменту свое участие подтвердили уже более 100 министров и других представителей высокого уровня из всех стран мира.
Здравоохранение вносит свой вклад в демографию не только за счет снижения смертности, но и через стимуляцию рождаемости: профилактику абортов и повышение доступности экстракорпорального оплодотворения.
Благодаря работе более 1,5 тысяч отделений и центров психологической и социальной помощи беременным женщинам, которые организованы по всей стране при женских консультациях и родильных домах, число абортов за 5 лет снизилось на 25%, это 250 тыс. спасенных жизней.
Одновременно с этим, в 2016 году было проведено 47 тыс. бесплатных для населения циклов ЭКО. При этом эффективность экстракорпорального оплодотворения превысила в среднем по стране 31%. Это один из лучших в мире показателей. А в лучших российских клиниках превысила 40%. За текущий 2017 год запланировано увеличение объема ЭКО до 65 тыс. бесплатных операций.
Уважаемые коллеги!
Очевидно, что собственно лечение, каким бы эффективным оно не было, не может внести огромный вклад в сохранение здоровья населения. Профилактика, укрепление здоровья, мотивирование пациентов к ведению здорового образа жизни, раннее выявление заболеваний – это генеральный вектор развития любой эффективной системы здравоохранения.
Как вы знаете, с 2013 года мы возобновили массовые, существенно обновленные профилактические скрининги здоровья, которые прошли уже более 87 млн. взрослых и все детское население страны. Это позволило значительно улучшить активное выявление заболеваний на ранних стадиях, поддающихся эффективному лечению.
Так, благодаря активному онкопоиску, в 2016 году уже 55% злокачественных новообразований было выявлено на 1–2-ой стадиях, что привело к снижению одногодичной летальности до 23% и повышению 5-летней выживаемости свыше 53%. При этом, при злокачественных новообразованиях молочной железы ранняя выявляемость уже составила 70%, а при раке матки превысила 80%.
Диспансеризация позволяет брать под контроль факторы риска неинфекционных заболеваний. Так, в 2016 году уже почти у 40% людей с повышенным давлением достигли целевых показателей уровни давления, тогда как в 2012 году таких было только 26%. Уровень холестерина достиг целевых значений в 36% случаев, а не в 10%, как это было в 2012 году. Это и есть критерии неформальности проводимой диспансеризации.
С 2018 года диспансеризация станет еще более таргетной и доказательной, что позволит дополнительно повысить ее эффективность.
Задача врачей - не только обеспечить качественную диспансеризацию и активное раннее выявление заболеваний, но и помочь пациентам осознать, что их здоровье в их руках.
В этом смысле велика роль медиков не только в индивидуальных, но и в популяционных программах профилактики.
Предпринятые нами активные антитабачные меры позволили за короткий срок сократить потребление табака в нашей стране почти на треть у взрослого населения, а среди несовершеннолетних – в 3 раза. Потребление алкоголя на душу населения в Российской Федерации сократилось в два раза – до 10 л. на душу населения. Увеличилось число лиц, активно занимающихся физкультурой и спортом, правильно питающихся.
По оценкам ВОЗ, наша страна вошла в тройку мировых лидеров из 194 стран – членов ООН по эффективности борьбы с неинфекционными заболеваниями.
Однако нередко у населения сохраняются и ложные поведенческие установки, опровергать которые лучше всех, безусловно, могут медики. Один из примеров – безосновательный отказ от вакцинации.
Напомню, что за 10 лет охват населения вакцинацией против гриппа был увеличен вдвое – до почти 56 млн. человек, что превысило 38% населения страны и является беспрецедентным для нашей истории. В результате удалось снизить заболеваемость гриппом и уменьшить долю осложненных форм гриппа.
Начиная с 2014 года, в нашей стране внедрена вакцинация детей и взрослых из групп риска против пневмококковой инфекции. В 2016 году от нее привито более 2,2 млн. человек, в том числе – почти 2 млн. детей. Это привело к значительному снижению смертности населения от пневмонии (более чем на 10,1%), а у детей в возрасте до 1 года – практически в два раза – на 48%.
Уважаемые коллеги!
Вы знаете, что основной и самой близкой точкой контакта человека с системой здравоохранения является первичная медико-санитарная помощь.
В марте 2016 года, после проведенного совместно регионами анализа, мы разработали и утвердили комплекс мер по развитию первичной медико-санитарной помощи.
Впервые с советского времени были утверждены единые требования к размещению медицинских организаций на территориях.
Это дало результат: так, в 2016 году, из 554 выстроенных заново медицинских объектов, 418 были – новые ФАПы, 55 – офисы врачей общей практики. Проведен ремонт более чем в 2,6 тыс. медицинских объектах, в том числе 600 ФАПах и 88 офисах ВОП.
За год доля сельских медицинских подразделений, требующих капитального ремонта, сократилась более чем на 20%.
В 2016 году функционировало уже более 10 тыс. домохозяйств для помощи жителям малонаселенных территорий, а также работало более 3,5 тыс. мобильных медицинских бригад, годовой прирост которых превысил 13%.
В целях оценки территориальной доступности медицинских организаций была разработана и внедрена геоинформационная система, содержащая информацию о всех 157 тыс. населенных пунктах, численности проживающего в них населения, транспортной инфраструктуре, более 75 тыс. медицинских организациях и их структурных подразделениях.
Впервые в истории отечественного здравоохранения была оценена реальная доступность медицинской помощи жителям каждого населенного пункта страны.
На основании этого анализа каждый регион разработал план мероприятий по устранению несовершенств и обеспечению доступности медицинской помощи для жителей населенных пунктов, не охваченных медицинским обслуживанием.
Наша общая задача – следить за исполнением этих планов, и здесь мы очень рассчитываем на актив Национальной медицинской палаты.
Мы с вами понимаем, что сегодня пациенту важна не только доступность, но и условия получения помощи: достойное отношение, внимание и теплота – то, что традиционно свойственно нашей российской медицине.
Поэтому сегодня большое значение мы придаём созданию комфортной среды и атмосферы доброжелательности в медицинских организациях. В 2015 году мы впервые провели Всероссийский конкурс «Вежливая регистратура», когда регионы выбирали и представляли на федеральный уровень лучшие модели организации работы регистратур поликлиник и диспансеров. Наш конкурс стал ежегодным и уже внес свой вклад в распространение этого положительного опыта по стране.
Заслуживает особого внимания совместный проект Минздрава России с Управлением внутренней политики Президента и экспертами ГК «Росатом», целью которого является выявление неэффективной логистики и неэффективного менеджмента в поликлиниках, перестраивание процессов, повышение ресурсной эффективности этих медицинских организаций.
Эта «Фабрика процессов» уже показала, что достаточно 4–5 месяцев, чтобы разделить потоки здоровых и больных пациентов, обеспечить комфортное прохождение диспансеризации, сократить время записи на прием в 5 раз, а время ожидания приема у кабинета врача – более чем в 3 раза, увеличить время непосредственной работы врача с пациентом вдвое.
Сейчас к проекту подключились уже 192 поликлиники в 40 регионах страны. До конца года планируется включить в проект не менее 200 поликлиник.
Необходимо активно включаться в эту работу! Наша задача – в течение ближайших лет переформировать и выстроить правильную логистику оказания медицинской помощи населению.
Нельзя не сказать также о рациональном использовании медицинского оборудования. Благодаря контролю, осуществляемому Росздравнадзором, за 2015 и 2016 годы сокращено количество простаивающего медицинского оборудования в 1,5 раза, в том числе перераспределено более 300 единиц оборудования в 45 субъектах Российской Федерации.
Особую роль в обеспечении своевременности оказания медицинской помощи играет скорая помощь. Но врач скорой, каким бы квалифицированным он ни был, не сможет помочь, если не решен вопрос санитарного автотранспорта. В прошлом году в регионы направлено 2154 автомобиля скорой медицинской помощи (АСМП) класса В и 113 реанимобилей. За счет этого на 37% обновлен автопарк автомобилей класса В со сроком эксплуатации свыше 5 лет и на 19% – класса С. Как результат, в 2016 году показатель 20-минутного доезда скорой медицинской помощи обеспечен в среднем, в целом по стране, в 88,3% случаев, а при ДТП – в 94%.
В 2017 году в субъектах Российской Федерации направляется 1150 автомобилей класса В на шасси российского производства. Хочется отметить, что по инициативе Министерства здравоохранения и Администрации Магаданской области впервые у нас в России в этом году появятся автомобили скорой помощи на базе КамАЗов для труднопроходимых местностей.
В рамках приоритетного проекта активно развивается санитарная авиация.
Рука об руку со скорой идет экстренная специализированная помощь. Сегодня можно с уверенностью говорить, что в стране выстроена современная служба экстренной специализированной медицинской помощи на основе создания и правильного размещения на межрайонном уровне более 590 центров интенсивной кардиологии, более 590 центров острых нарушений мозгового кровообращения, 1,5 тыс. травмоцентров, где применяются современные технологии ведения больных со сложными состояниями.
Предпринятые меры позволили за 10 лет уменьшить смертность от острых сосудистых нарушений более чем на 34%, от инсультов - более чем вдвое, от ДТП – на 20%.
Первичная инвалидность от инсультов и инфарктов миокарда снизилась в 4 раза.
Значительно повысилась доступность высокотехнологичной медицинской помощи. Если в 2013 году ВМП была оказана 505,0 тыс. пациентов, то, по результатам 2016 года, ее получили 963 тыс. пациентов. То есть мы приблизились к реальным потребностям населения. Важно отметить, что и сеть медицинских организаций, выполняющих ВМП, расширилась в 3,7 раза, что существенно приблизило данную помощь к населению.
Важно подчеркнуть, что развиваемая биомедицинская наука в ближайшие несколько лет откроет совершенно новые перспективы как в плане фармакологии, так и в таких областях, как геномика, клеточные технологии, робототехника, что, существенно изменит облик ВМП. Когда мы говорим о развитии высокотехнологичной помощи, мы подразумеваем не только наращивание ее объемов, но и ежегодное обновление, включение в нее новых инновационных технологий.
Высокая технологичность российской медицины не осталась незамеченной за рубежом. За последние 2 года резко увеличился поток иностранных пациентов – в 2016 году уже более 67 тыс. иностранных пациентов лечились в российских клиниках. Коллеги, это не только Москва и Санкт-Петербург! Это Оренбург и Орск, это Казань, это Калининград, это Владивосток и Хабаровск, это – крупные наши клинические центры, по всей территории страны.
Однако, никакая организация помощи невозможна без определения ее содержания – смысловой составляющей медицины.
В 2014–2016 годах Министерством совместно с Национальной Медицинской Палатой впервые была создана национальная система клинических рекомендаций при основных заболеваниях человека.
Для ускоренной адаптации к ним врачей в декабре 2016 года завершено создание электронного рубрикатора клинических рекомендаций и быстрой поисковой системы алгоритмов диагностики и лечения по ключевым словам и графологическим структурам. Доступ к электронному рубрикатору клинических рекомендаций открыт и обеспечен для врачей во всех регионах через сайт Министерства здравоохранения Российской Федерации. На основе клинических рекомендаций разработаны критерии качества оценки медицинской помощи, закрепляемые нормативно.
Национальная медицинская палата разработала механизмы регулярного обновления клинических рекомендаций профессиональным сообществом. Это постоянная работа большого объема! Это – важнейшее из переданных полномочий, отражающее развитие саморегуляции медицинского профессионального сообщества.
Уважаемые коллеги!
Ответственность за смысловое наполнение медицинской помощи связана с возможностью проведения независимой профессиональной экспертизы качества медицинской помощи Национальной медицинской палатой и ее экспертами. Я хотела бы подчеркнуть: на сегодняшний день мы видим особую важность в том, чтобы эксперты Национальной медицинской палаты совместно с Росздравнадзором и страховыми медицинскими организациями провели различение и четкий водораздел между медицинскими ошибками, связанными с добросовестными заблуждениями, и халатностью, что абсолютно нам необходимо для защиты прав и достоинства наших медицинских работников и, прежде всего, врачей. Это важнейшая задача, мы надеемся, что в ближайшее время вместе с Национальной медицинской палатой она будет разрешена.
Уважаемые коллеги, мы формируем национальную систему здравоохранения, в которой и государственный и частный сегмент имеют равные права, но должны нести и равные обязанности перед пациентом и перед врачом.
В настоящее время в здравоохранении реализуются более 100 проектов ГЧП с общим объемом привлекаемых инвестиционных средств более 60 млрд. рублей. Продолжается привлечение частных медицинских организаций к реализации программы государственных гарантий. В 2017 году их было в 4 раза больше, чем в 2010 году, а их доля в общем числе медицинских организаций, работающих в рамках программы государственных гарантий, выросла с 7,6 до более 29%. Это дает дополнительные возможности для пациентов.
Но необходимо еще раз подчеркнуть, что требования к качеству медицинской помощи - едины на всей территории страны, независимо от формы собственности и подведомственности медицинских организаций!
Для помощи пациентам в реализации их главного права на охрану здоровья с 2016 года формируется институт страховых представителей в системе ОМС. Поэтапно вводятся контакт-центры, СМС-оповещения, сопровождение застрахованных в организации медицинской помощи, а также внедряются механизмы восстановления нарушаемых прав пациентов до наступления нежелательных последствий.
Уважаемые коллеги!
Главной движущей силой системы здравоохранения являются медики – врачи и медицинские сестры. Поэтому решению задачи по обеспечению здравоохранения квалифицированными кадрами мы уделяем особое внимание.
В 2016 году зафиксировано увеличение численности врачей, участвующих в оказании медицинской помощи в амбулаторных условиях почти на 1000 человек, а врачей – «узких» специалистов на 1700 чел.
Мы можем также констатировать рост, произошедший за 3 года, числа специалистов по таким традиционно дефицитным специальностям, как «Онкология» – почти на 10%, «Анестезиология-реаниматология» – на 4,0%, «Рентгенология» – на 3,0%, «Патологическая анатомия» на 3,0%.
Особое внимание уделяется кадровому обеспечению на селе. Программа «Земский доктор» позволила за весь период привлечь на село более 25 тысяч врачей. За время ее реализации расширялась территориальная распространенность, увеличивался предельный возраст участников программы, вовлеченность в нее регионов Российской Федерации. При участии Национальной медицинской палаты внесены поправки в действующее законодательство и программа продлена.
В 2018 году при сохранении преемственности отдельных концептуальных положений программы, мы планируем расширить территориальное действие программы на моногорода с населением до 50 тыс. человек и включить в программу должности фельдшеров, выполняющих функции лечащих врачей в сельской местности, с размером единовременной компенсационной выплаты – 500 тыс. рублей.
Минздравом России совместно с Минобрнауки России продолжается работа по увеличению объемов подготовки медицинских специалистов с высшим образованием. За 3 последних года объем подготовки в ВУЗах увеличился почти на 7%.
Механизм целевой подготовки позволил привлекать и закреплять молодых специалистов на конкретных рабочих местах. За 3 года целевая подготовка по программам специалитета расширилась на 6,8%, а на последипломном уровне – на 13,4%. При этом необходимо подчеркнуть повышение эффективности целевой подготовки почти до 90%.
Для медицины особенно важным является качество подготовки медицинских кадров.
Необходимо отметить высокий средний балл ЕГЭ при поступлении в медицинские вузы – более 74 и неизменно высокий конкурс (в 2017 году средний конкурс в вузах Минздрава России – 11,4 человека на место). А по некоторым специальностям – до 39 человек на место.
В медицинские вузы сегодня поступают лучшие!
Неслучайно, по данным ВЦИОМ, профессия медика вышла на первое место по популярности – 35% родителей хотели бы видеть своих детей врачами. Хотя еще 10 лет назад ситуация была обратная.
В настоящее время Национальной Медицинской Палатой разрабатываются профессиональные стандарты деятельности медицинских работников, уже утверждены профессиональные стандарты по базовым медицинским специальностям. Создание всех профессиональных стандартов для врачей-специалистов должно быть завершено к 2019 году.
Вместе с вами мы дали в 2016 году старт принципиально новой системе допуска к профессиональной медицинской деятельности – аккредитации. В 2016 году аккредитацию успешно прошли 98% выпускников по специальности «Стоматология» и 94 % – по специальности «Фармация». В этом году аккредитацию проходили выпускники по всем специальностям группы «Здравоохранение и медицина». Всего к процедуре было допущено более 31,5 тысячи выпускников, 97,9% успешно прошли этот достаточно сложный, но объективный, честный и справедливый экзамен.
С 2019 года аккредитацию будут проходить выпускники ординатур. И поэтапно до 2021 года она распространится на всех врачей и средний медицинский персонал.
Коллеги, у нас сегодня на съезде присутствуют председатель Совета ректоров медицинских вузов, академик Петр Витальевич Глыбочко. Я хотела бы поблагодарить Вас лично, Петр Витальевич, и Совет за огромный вклад в развитие системы аккредитации.
Продолжается формирование и наполнение единого образовательного портала Минздрава России, позволяющего внедрять принципы непрерывного повышения профессионального уровня медицинских работников. Сегодня пользователями этого ресурса являются более 200 тысяч врачей, на портале размещено около тысячи интерактивных образовательных модулей, более 13,5 тысяч образовательных программ, включающих программы теоретической и практической подготовки, стажировок на рабочем месте, симуляционного обучения.
Важной задачей является обеспечение достойных условий работы медиков, включая повышение уровня заработной платы и создание эффективных систем стимулирования.
По данным Росстата, с 2012 года среднемесячная заработная плата врачей, среднего и младшего медицинского персонала увеличилась соответственно более чем на 48, 46 и 75%.
По итогам первого полугодия 2017 года, в целом по Российской Федерации среднемесячная заработная плата врачей составила 52,9 тыс. рублей, среднего персонала – 29,4 тыс. рублей и младшего персонала – 19,3 тыс. рублей.
На эффективный контракт переведено уже 2,3 млн. работников государственных и муниципальных учреждений здравоохранения, что составляет 85,5% от общей численности занятых в здравоохранении.
С учетом рекомендаций Минздрава России регионы продолжили работу по совершенствованию систем оплаты труда, ориентированных на увеличение доли выплат по окладам в структуре заработной платы
до 55–60%. Осталось 5 регионов с низкой долей оклада (менее 30%).
Для действительного преобразования условий труда медицинских работников необходимо активное внедрение в медицинских организациях информационных систем. Это позволяет снизить бремя бумажной работы, перейти на электронный документооборот, включая электронные рецепты и больничные листы, видеть остатки лекарств в аптеках и медицинских организациях, получать результаты лабораторных исследований быстро - в режиме онлайн, обеспечить удобную запись пациентов на консультации удобство и облегчить многие другие функции врача и медицинской сестры.
По итогам 2016 года, оснащено компьютерным оборудованием более 470 тыс. рабочих мест врачей, или 78 % от необходимого количества.
К концу 2018 года все больницы и поликлиники должны быть подключены к единой государственной информационной системе.
Отдельный вопрос – телемедицина. Она функционирует между региональными медицинскими организациями уже несколько лет.
В 2016 году был создан федеральный сегмент многоуровневой системы телемедицинских консультаций. До конца 2018 года необходимо внедрить регламенты оказания медицинской помощи с помощью телемедицинских технологий и настроить работу многоуровневой системы по основным медицинским профилям – от ведущих федеральных медицинских центров до региональных организаций первого и второго уровней.
Дорогие друзья!
Важным шагом в совершенствовании кадровой политики в медицине должно стать дальнейшее развитие системы саморегулирования медицинского сообщества.
Министерством здравоохранения вместе с Национальной медицинской палатой был разработан проект Концепции введения системы саморегулирования профессиональной деятельности медицинских работников в Российской Федерации.
Сейчас нами прорабатываются вопросы правового статуса, структуры и полномочий некоммерческих профессиональных организаций врачей. Вся наша работа базируется на тесном сотрудничестве с профессиональным сообществом.
Нам многое предстоит сделать, чтобы позитивные изменения в системе здравоохранения стали очевидными для каждого нашего пациента. Сделать это можно лишь вместе.
Дорогие друзья!
Наша профессия самая добрая и гуманная, самая мудрая и терпеливая, самая быстро развивающаяся и инновационная. Мы должны быть все достойны выбранного нами пути. Я хочу закончить пожеланиями в адрес всех присутствующих в зале и всей нашей 2-миллионной армии медицинских работников: крепкого здоровья вам, физических и духовных сил, для того чтобы мы могли сделать все то, что от нас ожидает наше население. Я еще раз поздравляю всех с сегодняшним конгрессом. Желаю успешной, плодотворной работы. И еще раз хочу закончить словами благодарности в адрес Леонида Михайловича Рошаля, нашего дорогого коллеги и учителя.
Спасибо!
Открывая конгресс, Министр Вероника Скворцова отметила важность взаимодействия органов власти и профессионального сообщества по наиболее важным вопросам здравоохранения, выразив слова благодарности за поддержку, которую Национальная медицинская палата оказывает Министерству.
«Мы часто ждем от врачей чуда, и вы делаете все возможное, а порой и невозможное, чтобы это чудо совершить, поэтому широкий круг вопросов, который вы будете обсуждать имеет очень важное значение, ведь они касаются каждого человека», – сказала Вероника Скворцова.
В свою очередь глава Национальной медицинской палаты Леонид Рошаль поблагодарил Министра за плодотворное сотрудничество: «Этот съезд сегодня – итог работы огромного числа работников Национальной медицинской палаты и тех взаимоотношений с Минздравом, которые мы сегодня с вами имеем».
Напомним, что в 2013 году Минздравом России и Национальная медицинской палатой было подписано соглашение о сотрудничестве.
Завершая церемонию открытия, Министр еще раз поблагодарила Леонида Рошаля за поддержку и пожелала всем участникам конгресса плодотворной работы.
Участниками Всероссийского съезда стали представители органов государственной власти в сфере охраны здоровья, представители регионов, руководители профессиональных медицинских объединений и члены правления отделений НМП, средний медицинский персонал, врачи общей практики.
Проблемы здравоохранения и пути их решения КОЛЕСНИКОВ С.И. Зам.председателя комитета по охране здоровья Член президиума РАМН АКАДЕМИК РАМН Фонд ИСП и Р (Федорова) Москва,


УСЛОВИЯ ПРОГРЕССА В РОССИИ 1. Политическая воля руководителей государства и согласие бюрократов 1. Политическая воля руководителей государства и согласие бюрократов 2.Стабильное финансирование и предсказуемая налоговая политика 2.Стабильное финансирование и предсказуемая налоговая политика 3.Согласие в обществе 3.Согласие в обществе 4. Управление и подготовка кадров 4. Управление и подготовка кадров 5.Взаимодействие с передовыми партнерами и обмен опытом 5.Взаимодействие с передовыми партнерами и обмен опытом 6.Государственно-частное партнерство 6.Государственно-частное партнерство

Эффективность системы здравоохранения России Подушевые расходы бюджетов на здравоохранение место в мире. Подушевые расходы бюджетов на здравоохранение место в мире. По эффективности системы здравоохранения- 130 место (ВОЗ) По эффективности системы здравоохранения- 130 место (ВОЗ) Неудовлетворенность населения и врачей здравоохранением - более 60%. Неудовлетворенность населения и врачей здравоохранением - более 60%.

Реформирование здравоохранения- насущная необходимость: повышения уровня здоровья нации повышения уровня здоровья нации сохранения социальной стабильности в обществе сохранения социальной стабильности в обществе повышения качества медобслуживания до уровня развитых стран повышения качества медобслуживания до уровня развитых стран оптимизации госрасходов при повышении эффективности инвестиций оптимизации госрасходов при повышении эффективности инвестиций уменьшения структурных диспропорций (реструктуризация) уменьшения структурных диспропорций (реструктуризация)

1. Нет единой системы охраны здоровья- 3 автономные системы и различные типы учреждений (решается без достаточного финансирования). 1. Нет единой системы охраны здоровья- 3 автономные системы и различные типы учреждений (решается без достаточного финансирования). 2. Не сбалансированы госгарантии и финансовые ресурсы оказания бесплатной медпомощи, преимущественно финансируется стационарная помощь, нарастает объем платных услуг (не решается и перспективы неясны). 2. Не сбалансированы госгарантии и финансовые ресурсы оказания бесплатной медпомощи, преимущественно финансируется стационарная помощь, нарастает объем платных услуг (не решается и перспективы неясны). 3. Нет стимулирования инвестиций и платежей в здравоохранении для физ- и юрлиц, что не позволяет легализовать платежи (не решается). 3. Нет стимулирования инвестиций и платежей в здравоохранении для физ- и юрлиц, что не позволяет легализовать платежи (не решается). Проблемы здравоохранения:

4. Низкая мотивация руководителей и работников к улучшению качества работы, а страховщиков - к обеспечению интересов граждан (механизмы пока не созданы). 4. Низкая мотивация руководителей и работников к улучшению качества работы, а страховщиков - к обеспечению интересов граждан (механизмы пока не созданы). 5. Резкие различия доступности и качества медпомощи между субъектами РФ, муниципалитетами, в городе и на селе, бедных и богатых (решается частично). 5. Резкие различия доступности и качества медпомощи между субъектами РФ, муниципалитетами, в городе и на селе, бедных и богатых (решается частично). 6. Нет единого информпространства (реестр застрахованных, больных, мощностей, лекарств, телемедицины и др.)- решается 6. Нет единого информпространства (реестр застрахованных, больных, мощностей, лекарств, телемедицины и др.)- решается

7.Отсутствие элементов профессионального саморегулирования (не решается) 7.Отсутствие элементов профессионального саморегулирования (не решается) 8. Неразвито государственно-частное партнерство (не решается). 8. Неразвито государственно-частное партнерство (не решается). 9. Неразвитость общественных институтов контроля за системой здравоохранения (решается медленно и неэффективно). 9. Неразвитость общественных институтов контроля за системой здравоохранения (решается медленно и неэффективно). 10. Минимально участие граждан в сохранении своего здоровья. Нет эффективной системы воспитания, пропаганды и стимулирования здорового образа жизни (решается плохо). 10. Минимально участие граждан в сохранении своего здоровья. Нет эффективной системы воспитания, пропаганды и стимулирования здорового образа жизни (решается плохо). 11. Отсутствие реальной ответственности властей за состояние здоровья населения. 11. Отсутствие реальной ответственности властей за состояние здоровья населения.

Ресурсное обеспечение Устаревшая система подготовки кадров, как врачей, так и в особенности управленцев (менеджеров), работающих в социальной сфере (не имеющих медобразования) –не решается. Устаревшая система подготовки кадров, как врачей, так и в особенности управленцев (менеджеров), работающих в социальной сфере (не имеющих медобразования) –не решается. Нет развитой современной отечественной фарм- и медпромышленности (частично решается) Нет развитой современной отечественной фарм- и медпромышленности (частично решается)

Решения по преодолению кризиса в здравоохранении () 1. ДЛО 2. Монетизация льгот 3.Национальный приоритетный проект «Здоровье» 4. Реформа законодательства и нормативно-правовой базы. 5.Повышение страховых взносов и модернизация здравоохранения

ИТОГИ ПНП «ЗДОРОВЬЕ» Сохранено дополнительно 825 тыс. жизней граждан РФ (0,6% населения РФ). Но в гг. динамика в улучшении состояния здоровья населения РФ замедлилась

Причины замедления в улучшении состояния здоровья населения РФ Снижение роста расходов на здравоохранение в постоянных ценах Неудовлетворительный ответ сиcтемы здравоохранения на аномальные погодные и экологические условия летом 2010 г. Нерешенность ключевых проблем здравоохранения


Проблемы, требующие решения (до появления социальных протестов) Обязать все уровни власти навести порядок (очереди, платные услуги, хамство и др.) в медорганизациях, вплоть до отстранения от должностей управленцев муниципального и регионального уровней, руководителей, врачей. Обязать все уровни власти навести порядок (очереди, платные услуги, хамство и др.) в медорганизациях, вплоть до отстранения от должностей управленцев муниципального и регионального уровней, руководителей, врачей. Срочно организовать вместо ФАПов оснащенные офисы семейных врачей (фельдшеров) с приближением помощи к населению, разрешив оборот лекарств в этих точках без получения фармлицензии. Срочно организовать вместо ФАПов оснащенные офисы семейных врачей (фельдшеров) с приближением помощи к населению, разрешив оборот лекарств в этих точках без получения фармлицензии. Срочно увеличить финансирование системы и перевести все организации на отраслевые (стимулирующие) системы оплаты труда, используя для этого как модернизацию, так и прямое увеличение фонда оплаты труда. Срочно увеличить финансирование системы и перевести все организации на отраслевые (стимулирующие) системы оплаты труда, используя для этого как модернизацию, так и прямое увеличение фонда оплаты труда. Ввести социальные и иные льготы хорошо работающим медицинским работникам (премии, оплата коммунальных услуг, более широкое использование присвоения почетных званий и социальных поощрений). Ввести социальные и иные льготы хорошо работающим медицинским работникам (премии, оплата коммунальных услуг, более широкое использование присвоения почетных званий и социальных поощрений). Провести диспансеризацию работающего населения силами городских и региональных медорганизаций. Провести диспансеризацию работающего населения силами городских и региональных медорганизаций.

Ключевые проблемы, которые надо последовательно решить Рост бюджетного финансирования до 1000 US$ на душу населения в год (рекомендация ВОЗ). Не снижать бюджетной составляющей (!!!). Рост бюджетного финансирования до 1000 US$ на душу населения в год (рекомендация ВОЗ). Не снижать бюджетной составляющей (!!!). Осторожное введение стандартов и правил (не закрыть региональные медорганизации). Осторожное введение стандартов и правил (не закрыть региональные медорганизации). Резкое увеличение стимулирующих механизмов, зависящих от качества работы. Резкое увеличение стимулирующих механизмов, зависящих от качества работы. Создать систему подготовки и непрерывного образования остродефицитных дефицитных кадров, включая управленцев. Создать систему подготовки и непрерывного образования остродефицитных дефицитных кадров, включая управленцев. Подготовка социальных управленцев для муниципалитетов и субъектов Федерации, компетентных в сфере госполитики и последствий принятия управленческих решений. Подготовка социальных управленцев для муниципалитетов и субъектов Федерации, компетентных в сфере госполитики и последствий принятия управленческих решений. Введение строгой ответственности региональных властей за показатели медицинского обслуживания населения. Введение строгой ответственности региональных властей за показатели медицинского обслуживания населения.

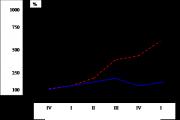
17 Млрд. руб Млрд. руб 2010 год 2011 год 2012 год 2013 год % к 2010 % к 2011 % к Образование,451699,7 Здравоохранение,343389,9 Социальная политика,9 Физическая культура и спорт,02967,82690,1


ЗАКОНЫ (ПОПРАВКИ) ФЗ 94 О закупках для гос-и муниципальных Нужд (аукционы и котировки) ФЗ 217 О создании в НИИ и ВУЗах внедренческих фирм для коммер- циализации ИС О концессионных Соглашениях в Здравоохранении (Постановление Правительства) Переход на Страховые Платежи в ФОМС, ФСС и Пенсионный фонд О саморегулируемых организациях (СРО) (Единое врачебное Сообщество)

НОВЫЕ ЗАКОНЫ, поправки () О страховании ответственности медорганизаций Об охране Здоровья Граждан РФ О Государствен. (муници- пальных) учреждениях Закон Об ОМС Об обращении лекарств и и изменениях в ряд законов Об особых эконом. зонах

Интерференция новых законов () ФЗ 83 «О …бюджетных учреждениях» Об обращении лекарств Об образовании Закон «Об ОМС» (+ о лекарственном страховании?) Законы по распределению полномочий (МСУ и субъекты Федерации) «Об основах охраны здоровья граждан РФ»

Увеличение размера страховых взносов на ОМС на 2% составит в 2011 и 2012 гг. по 230 млрд.рублей в год По данным Счетной палаты РФ дефицит финансового обеспечения территориальных программ государственных гарантий (текущее финансирование бесплатной для граждан медицинской помощи) только в 2009 году составил около 385 млрд. рублей и по предварительной оценке в 2010 году ситуация не улучшилась. РИСК: возможно еще более значительное невыполнение социальных обязательств по реализации конституционных прав граждан на бесплатную медицинскую помощь

Перспективы финансовых изменений Увеличение: Неснижаемые страховые взносы на неработающее население (предлагается 5, но надо 10 тыс.руб.) Неснижаемые страховые взносы на неработающее население (предлагается 5, но надо 10 тыс.руб.) Увеличение с 2013 ежегодно этих платежей на 25% до 2015 гг. Увеличение с 2013 ежегодно этих платежей на 25% до 2015 гг.Снижение: Включение в ОМС (без обеспечения) скорой помощи, высоких технологий, федеральных клиник и Национального проекта «Здоровье» Включение в ОМС (без обеспечения) скорой помощи, высоких технологий, федеральных клиник и Национального проекта «Здоровье»

Статья 15.Передача осуществления полномочий РФ субъектам РФ 1. РФ передает субъектам: 1. РФ передает субъектам: 1) лицензирование:а) медорганизаций муниципальной и частной систем здравоохранения (за исключением ВМП); б) фармдеятельности (за исключением деятельности организаций оптовой торговли и аптек федеральных организаций); 1) лицензирование:а) медорганизаций муниципальной и частной систем здравоохранения (за исключением ВМП); б) фармдеятельности (за исключением деятельности организаций оптовой торговли и аптек федеральных организаций); в) оборота наркотических,психотропных средств и прекурсоров; в) оборота наркотических,психотропных средств и прекурсоров; 2) организация обеспечения лекарствами «семи нозологий». 2) организация обеспечения лекарствами «семи нозологий».

Статья 15.Передача осуществления полномочий РФ субъектам РФ 2. Средства на осуществление переданных в соответствии с частью 1 полномочий предусматриваются в виде субвенций из федерального бюджета. 2. Средства на осуществление переданных в соответствии с частью 1 полномочий предусматриваются в виде субвенций из федерального бюджета. 3. Общий объем средств определяется на основании методик, утвержденных Правительством РФ. 3. Общий объем средств определяется на основании методик, утвержденных Правительством РФ. 5. Средства носят целевой характер и не могут быть использованы на другие цели. 5. Средства носят целевой характер и не могут быть использованы на другие цели.

Статья 15.Передача осуществления полномочий РФ субъектам РФ 8. Федеральный регистр лиц, больных гемофилией, муковисцидозом, гипофизарным нанизмом, болезнью Гоше, злокачественными новообразованиями лимфоидной, кроветворной и родственных им тканей, рассеянным склерозом, после трансплантации органов и (или) тканей ведется уполномоченным федеральным органом. 8. Федеральный регистр лиц, больных гемофилией, муковисцидозом, гипофизарным нанизмом, болезнью Гоше, злокачественными новообразованиями лимфоидной, кроветворной и родственных им тканей, рассеянным склерозом, после трансплантации органов и (или) тканей ведется уполномоченным федеральным органом.

Статья 15.Передача осуществления полномочий РФ субъектам РФ 7. федеральный орган власти: 7. федеральный орган власти: 2) издает обязательные для исполнения органами власти субъекта РФ методические указания и инструкции по переданным полномочиям; 2) издает обязательные для исполнения органами власти субъекта РФ методические указания и инструкции по переданным полномочиям; 3) осуществляет согласование назначения на должность (освобождения от должности) руководителей органов исполнительной власти субъектов РФ, осуществляющих переданные полномочия; 3) осуществляет согласование назначения на должность (освобождения от должности) руководителей органов исполнительной власти субъектов РФ, осуществляющих переданные полномочия;

Статья 44.Медпомощь страдающим редкими (орфанными) заболеваниями 1. Редкими (орфанными) являются заболевания, которые имеют распространенность не более 10 на населения. 1. Редкими (орфанными) являются заболевания, которые имеют распространенность не более 10 на населения. 2. Перечень орфанных заболеваний формируется уполномоченным федеральным органом исполнительной власти на основании статданных и размещается на официальном сайте. 2. Перечень орфанных заболеваний формируется уполномоченным федеральным органом исполнительной власти на основании статданных и размещается на официальном сайте. 3. Перечень орфанных заболеваний утверждается Правительством РФ 3. Перечень орфанных заболеваний утверждается Правительством РФ

Статья 83.Финансовое обеспечение оказания медицинской помощи и санаторно-курортной помощи 9. Финансовое обеспечение граждан лекарствами для лечения заболеваний, включенных в Перечень жизнеугрожающих острых и хронических прогрессирующих редких (орфанных) заболеваний, приводящих к сокращению продолжительности жизни гражданина или его инвалидизации (за исключением заболеваний, указанных в пункте 2 части 1 статьи 15), осуществляется за счет средств бюджетов субъектов РФ. 9. Финансовое обеспечение граждан лекарствами для лечения заболеваний, включенных в Перечень жизнеугрожающих острых и хронических прогрессирующих редких (орфанных) заболеваний, приводящих к сокращению продолжительности жизни гражданина или его инвалидизации (за исключением заболеваний, указанных в пункте 2 части 1 статьи 15), осуществляется за счет средств бюджетов субъектов РФ.

С татья 74. Ограничения, налагаемые на мед- и фармработников («медрепы») 1. Медработники и руководители не вправе: 1. Медработники и руководители не вправе: 1) принимать от организаций, занимающихся разработкой, производством и (или) реализацией лекарств, медизделий, или с правами на торговое наименования лекарства, организаций оптовой торговли лекарствами, аптечных организаций подарки, деньги (за исключением вознаграждений по договорам при проведении клинисследований или испытаний, в связи с педагогической и (или) научной деятельностью), в т.ч. на оплату развлечений, отдыха, проезда к месту отдыха, а также принимать участие в развлекательных мероприятиях, за счет средств компаний (представителей); 1) принимать от организаций, занимающихся разработкой, производством и (или) реализацией лекарств, медизделий, или с правами на торговое наименования лекарства, организаций оптовой торговли лекарствами, аптечных организаций подарки, деньги (за исключением вознаграждений по договорам при проведении клинисследований или испытаний, в связи с педагогической и (или) научной деятельностью), в т.ч. на оплату развлечений, отдыха, проезда к месту отдыха, а также принимать участие в развлекательных мероприятиях, за счет средств компаний (представителей);

Статья 74. Ограничения, налагаемые на мед- и фармработников («медрепы») 2) заключать с компанией соглашения о назначении или рекомендации пациентам лекарств, медизделий (за исключением клинических исследований); 2) заключать с компанией соглашения о назначении или рекомендации пациентам лекарств, медизделий (за исключением клинических исследований); 3) получать от компании образцы для вручения пациентам (за исключением клинисследований); 3) получать от компании образцы для вручения пациентам (за исключением клинисследований); 4) предоставлять при назначении курса лечения пациенту недостоверную, неполную или искаженную информацию об используемых лекарствах, медизделиях, в т.ч. скрывать сведения о наличии в обращении аналогичных лекарств и медицинских изделий; 4) предоставлять при назначении курса лечения пациенту недостоверную, неполную или искаженную информацию об используемых лекарствах, медизделиях, в т.ч. скрывать сведения о наличии в обращении аналогичных лекарств и медицинских изделий;

Статья 74. Ограничения, налагаемые на мед- и фармработников («медрепы») 5) не осуществлять прием представителей компаний, за исключением клинисследований и испытаний, участвовать в порядке, установленном администрацией организации, в собраниях медработников и иных мероприятиях, связанных с повышением профуровня медработников или предоставлением информации по побочным действиям; 5) не осуществлять прием представителей компаний, за исключением клинисследований и испытаний, участвовать в порядке, установленном администрацией организации, в собраниях медработников и иных мероприятиях, связанных с повышением профуровня медработников или предоставлением информации по побочным действиям; 6) выписывать лекарства и медизделия на бланках, содержащих информацию рекламного характера, а также на бланках, на которых заранее напечатано наименование лекарства или медизделия. 6) выписывать лекарства и медизделия на бланках, содержащих информацию рекламного характера, а также на бланках, на которых заранее напечатано наименование лекарства или медизделия.

Статья 74. Ограничения, налагаемые на мед- и фармработников («медрепы») 2. Фармработники и руководители организаций: 2. Фармработники и руководители организаций: 1) принимать подарки, денежные средства, в том числе на оплату развлечений, отдыха, а также принимать участие в развлекательных мероприятияхьза счет средств компании; 1) принимать подарки, денежные средства, в том числе на оплату развлечений, отдыха, а также принимать участие в развлекательных мероприятияхьза счет средств компании; 2) получать от компании образцы лекарств, медицинских изделий для вручения населению; 2) получать от компании образцы лекарств, медицинских изделий для вручения населению; 3) заключать с компанией соглашения о предложении населению определенных лекарств и медиизделий; 3) заключать с компанией соглашения о предложении населению определенных лекарств и медиизделий; 4) предоставлять недостоверную, неполную или искаженную информацию об имеющихся в наличии лекарствах, имеющих одинаковое МНН, медицинских изделий, в том числе скрывать информацию о наличии лекарственных препаратов и медицинских изделий, имеющих более низкую цену. 4) предоставлять недостоверную, неполную или искаженную информацию об имеющихся в наличии лекарствах, имеющих одинаковое МНН, медицинских изделий, в том числе скрывать информацию о наличии лекарственных препаратов и медицинских изделий, имеющих более низкую цену.

Статья 75.Урегулирование конфликта интересов при осуществлении мед- и фармдеятельности - 1. Конфликт интересов - ситуация, при которой у мед- или фармработника при осуществлении им профессиональной деятельности возникает личная заинтересованность в получении лично либо через представителя компании материальной выгоды или иного преимущества, которая влияет или может повлиять на надлежащее исполнение им профессиональных обязанностей вследствие противоречия между личной заинтересованностью медицинского или фармацевтического работника и интересами пациента. 1. Конфликт интересов - ситуация, при которой у мед- или фармработника при осуществлении им профессиональной деятельности возникает личная заинтересованность в получении лично либо через представителя компании материальной выгоды или иного преимущества, которая влияет или может повлиять на надлежащее исполнение им профессиональных обязанностей вследствие противоречия между личной заинтересованностью медицинского или фармацевтического работника и интересами пациента. 2. В случае возникновения конфликта интересов работник обязан проинформировать об этом в письменной форме руководителя организации, а индивидуальные предпринимателиуполномоченный федеральный орган исполнительной власти. 2. В случае возникновения конфликта интересов работник обязан проинформировать об этом в письменной форме руководителя организации, а индивидуальные предпринимателиуполномоченный федеральный орган исполнительной власти.

Статья 75.Урегулирование конфликта интересов при осуществлении медицинской и фармацевтической деятельности 3. Руководитель мед- или аптечной организации в семидневный срок обязан в письменной форме уведомить об этом уполномоченный федеральный орган исполнительной власти. 3. Руководитель мед- или аптечной организации в семидневный срок обязан в письменной форме уведомить об этом уполномоченный федеральный орган исполнительной власти. 4. Для урегулирования конфликта интересов уполномоченный федеральный орган образует комиссию по урегулированию конфликта интересов и утверждает положение о ней. 4. Для урегулирования конфликта интересов уполномоченный федеральный орган образует комиссию по урегулированию конфликта интересов и утверждает положение о ней. 5. Состав комиссии должен исключать возможность возникновения конфликта интересов, который мог бы повлиять на принимаемые комиссией решения. 5. Состав комиссии должен исключать возможность возникновения конфликта интересов, который мог бы повлиять на принимаемые комиссией решения.


Система здравоохранения характеризуется наличием комплекса глубоких экономических проблем, которые воспроизводятся на протяжении последних десяти лет:
– финансовая необеспеченность государственных гарантий медицинской помощи населению;
– незавершенность введения системы обязательного медицинского страхования;
– существенное территориальное неравенство в финансовом обеспечении прав граждан Российской Федерации на получение медицинской помощи;
– отсутствие экономических механизмов, побуждающих участников системы здравоохранения к росту эффективности использования общественных ресурсов.
Размеры государственного финансирования здравоохранения, сократившиеся более чем на треть в 90-е годы, стали увеличиваться с 2000 года, но не достигли уровня пятнадцатилетней давности. Произошел разрыв между декларируемыми и реальными экономическими условиями получения медицинской помощи. Финансирование оказания медицинской помощи в значительной мере переносится на самих граждан и работодателей. Расходы населения на лекарственные средства и медицинские услуги устойчиво растут высокими темпами. Нарастание платности медицинской помощи усиливается, несмотря на рост государственного финансирования в последние годы. Происходит нерегулируемое замещение государственных расходов частными, снижение качества бесплатной медицинской помощи. В наибольшей мере от этого страдают малообеспеченные слои населения. Увеличивается неравенство возможностей различных социальных групп в получении качественной медицинской помощи.
Проблема усугубляется тем, что подходы к финансированию государственных гарантий оказания медицинской помощи населению не позволяют четко определить зависимость оплаты и качества помощи, которая должна бесплатно предоставляться гражданам. Ссылки на недостаточность государственного финансирования здравоохранения и на неисполнимость декларативных правил бесплатного медицинского обеспечения используются медицинскими работниками и руководителями здравоохранения в качестве оправдания снижения качества медицинских услуг и предоставления за плату услуг, которые реально должны быть оказаны для граждан бесплатно. Поэтому без конкретизации государственных гарантий медицинской помощи, разграничения медицинской помощи на бесплатные и платные медицинские услуги уже нельзя рассчитывать на то, что проблему разрыва между гарантиями и их финансовым обеспечением можно решить лишь путем увеличения размеров государственного финансирования здравоохранения.
Существующая система обязательного медицинского страхования (ОМС) имеет целый ряд серьезных изъянов, преодоление которых требует изменений самой модели ее существования.
Главным изъяном является несбалансированность программ ОМС с размерами страховых платежей. Система ОМС аккумулирует лишь 41,9% совокупного объема государственного финансирования здравоохранения.
Эта проблема порождена прежде всего невыполнением субъектами Российской Федерации и органами местного самоуправления обязательств по уплате страховых взносов на неработающее население в полном объеме. Правда, в последние годы обозначилась тенденция увеличения размеров взносов за неработающее население, но это кардинально не меняет ситуации.
Сложившаяся модель ОМС не оказала существенного влияния на эффективность использования ресурсов здравоохранения. Не оправдались первоначальные ожидания появления конкуренции между страховщиками, стимулирующей их активность в защите прав застрахованных и оптимизации размещения заказов среди медицинских организаций.
Таким образом, серьезной проблемой обеспечения прав граждан на получение медицинской помощи является значительная дифференциация размеров государственного финансирования здравоохранения. Существующие экономические механизмы в системе здравоохранения не создают у ее участников стимулов к повышению эффективности использования общественных ресурсов.
Модернизация системы здравоохранения неизбежна. Главное в модернизации российского здравоохранения – системность преобразований и постепенность их осуществления. Конечной целью является повышение доступности и качества медицинской помощи для широких слоев населения.
Реформирование систем здравоохранения и обязательного медицинского страхования неосуществимо без прогрессивных экономических методов управления, включая анализ эффективности использования имеющихся ресурсов.
В сложных условиях проведения реформы в здравоохранении первостепенное значение приобретают принципы программно-целевого планирования и финансирования отрасли:
– соответствие выполняемых полномочий (функций) их финансовому наполнению на каждом уровне управления;
– обеспечение непрерывности и преемственности полномочий;
– оптимизация бюджетных расходов;
– бюджетирование, ориентированное на результат;
– реструктуризация подведомственных учреждений в целях эффективного использования имеющихся ресурсов.
Реализация этих принципов возможна лишь при увеличении расходов на здравоохранение.
Увеличение расходов на здравоохранение позволит обеспечить:
– преодоление отставания средней заработной платы работников здравоохранения от средней по области (необходимо увеличить расходы на оплату труда в 2,4 раза, что позволит повысить реальную заработную плату в 1,6 раза);
– соблюдение государственных гарантий бесплатного лекарственного обеспечения граждан.
В результате можно будет осуществить бесплатное лекарственное обеспечение пациентов в стационарах и значительное улучшение лекарственного обеспечения отдельных категорий граждан в амбулаторных условиях;
– замену изношенного медицинского оборудования, ремонт зданий и сооружений, первостепенное приобретение необходимого оснащения первичного звена оказания медицинской помощи (в первую очередь для общей врачебной практики) за счет увеличения инвестиционных затрат в реальном исчислении в 2,4 раза;
– увеличение расходов на лечебное питание больных в стационаре в реальном исчислении в 2,9 раза (с 34 рублей в 2004 году до 100 рублей на одного больного в день в сопоставимых ценах).
Данный вариант оптимизационного прогноза предусматривает увеличение затрат на один койко-день стационарного лечения одного больного в среднем.
ЗАКЛЮЧЕНИЕ
Из данной курсовой работы ясно, что система здравоохранения представляет собой социально-экономический институт государства по оказанию населению медицинской помощи и проведению медико-профилактических мероприятий.
Стратегической целью системы здравоохранения является охрана и улучшения здоровья каждого гражданина Российской Федерации.
Основная задача здравоохранения обеспечить квалифицированную медицинскую помощь доступной всему населению Российской Федерации.